Abstracts Publicaciones 2021
Quiénes somos
Instrucciones a autores
Responsabilidad autoría
Contacto
Portal Revistas U. de Chile
Sarcoidosis subcutánea sin compromiso sistémico
We present the case of a 52 year old woman with a history of bilateral ovarian cancer operated. The patient attended the dermatology unit for a sudden onset of a left plantar nodule of three weeks of evolution, painful on walking, with no other history in particular. At physical examination, the patient presented a surface nodule slightly hyperpigmented, with ill-defined edges, round shape, firm consistency, mobile and painful to compression, one cm of diameter, in the middle third of the left plant. No concomitant scars are seen. Doppler soft tissue ultrasound is requested, showing a granulomatous nodule on the surface of the plantar aponeurosis. The biopsy lesion revealed non-caseating granulomas in cell tissue, PAS and Ziehl-Neelsen staining are negative A left plantar subcutaneous sarcoidosis is diagnosed, systemic involvement is ruled out. Within the first year of follow-up, there are no new lesions or findings compatible with systemic disease.
Rev Hosp Clín Univ Chile 2017; 28: 190 - 4
Nicolás Moya G., Irene Araya B., Viviana Zemelman D., Laura Carreño T.
La sarcoidosis es una enfermedad granulomatosa crónica, multisistémica y de origen desconocido, la cual puede presentar compromiso de múltiples órganos, siendo el pulmón el órgano que más frecuentemente se compromete, seguido por la piel(1).
En la piel ésta se puede clasificar como lesiones especificas o como también las llamadas granulomatosas y lesiones inespecíficas.
Las lesiones específicas más frecuentes son: lupus pernio, placas infiltradas, erupciones maculopapulares, infiltración de cicatrices antiguas y la sarcoidosis subcutánea o enfermedad de Darier-Roussy. Esta última forma de presentación es la menos habitual, con una frecuencia que varía entre el 1,4% a 6% de los pacientes con sarcoidosis sistémica(2).
Las lesiones inespecíficas pueden presentarse de variadas formas clínicas: lesiones atróficas, ulceradas, necrosantes, verrugosas, hipopigmentadas, patrón ictiosiforme, eritema multiforme, calcificaciones, prurigo, eritrodermia, placas alopécicas y eritema nudoso, siendo esta última la lesión inespecifica más importante.
Histologicamente las lesiones específicas se caracterizan por la presencia de granulomas no caseificados a nivel de la dermis e hipodermis. En tanto, el eritema nodoso presenta hallazgos compatibles con una paniculitis.
Aunque el compromiso cutáneo en la sarcoidosis rara vez causa una morbilidad o mortalidad, el reconocimiento y la búsqueda de estas lesiones cutáneas pueden ser de gran utilidad cuando se sospecha sarcoidosis sistémica asintomática, dada la facilidad de acceso de la piel para procedimientos mínimamente invasivos a través de la biopsia cutánea.
Del mismo modo, la localización de granulomas sarcoideos en el tejido subcutáneo nos obliga a descartar compromiso sistémico, debido a la fuerte asociación con éste, comportándose como un marcador útil de sospecha, especialmente de compromiso pulmonar.
CASO CLÍNICO
Paciente de 52 años, sexo femenino, con antecedentes de cáncer ovárico bilateral tratado, actualmente en remisión total, consulta por la aparición súbita de un nódulo en la planta del pie izquierdo de tres semanas de evolución, doloroso al caminar. No refirió antecedentes actuales o pasados de traumatismo plantar, picadura de insecto o algún desencadenante en particular.
Al examen físico, en el tercio medio de la planta izquierda se palpa una pápula de superficie levemente hiperpigmentada, de bordes mal definidos, forma redondeada, de consistencia firme, móvil y dolorosa a la compresión, de un tamaño de 0.5 por 0.5 cm de diámetro. No se aprecian cicatrices concomitantes (Figura 1).
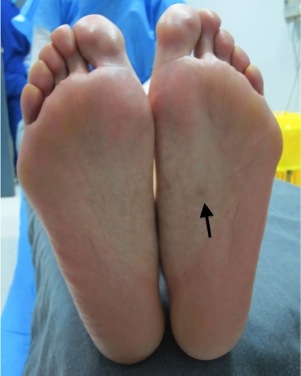
Figura 1. Cara plantar izquierda. Nódulo de superficie levemente hiperpigmentada de bordes mal definidos, superficie redondeada. No se aprecian otras lesiones a nivel plantar (señalado con una flecha).
Se solicita ecografía Doppler de partes blandas, la cual presenta hallazgos compatibles con nódulo granulomatoso, ubicado sobre la superficie de la aponeurosis plantar sin presencia de cuerpo extraño.
Se extirpa la lesión completa mediante una escisión amplia y se envía a estudio histopatológico, el cual mostró granulomas no caseificados en tejido celular subcutáneo (Figura 2), con tinciones PAS y Ziehl-Neelsen negativas, siendo los hallazgos compatibles con sarcoidosis subcutánea plantar. Se descarta el compromiso sistémico con exámenes generales normales; tomografía axial computarizada de tórax, abdomen y pelvis sin hallazgos patológicos; prueba de tuberculina (PPD) negativa y calcemia normal.
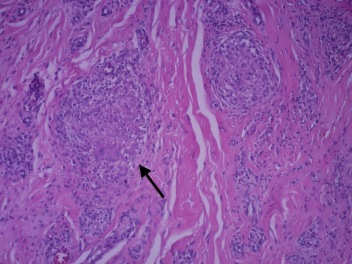
Figura 2. Microscopía óptica. Tinción hematoxilina - eosina (HE), aumento 10X. Presencia de granulomas no necrotizantes con escasa corona linfocitaria, rodeados por dermis fibrosa (señalado con una flecha).
Al año de control no presentó nuevas lesiones cutáneas o signos de enfermedad sistémica, por lo que se decide controlar cada 6 meses, debido al riesgo de presentar a futuro una sarcoidosis sistémica.
DISCUSIÓN
La sarcoidosis subcutánea es una manifestación infrecuente de sarcoidosis cutánea, aunque se ha reportado que en países como Corea, los nódulos subcutáneos son la forma de presentación más frecuente de ésta(3).
Esta lesión puede presentarse en el contexto de una enfermedad sistémica, ya sea al inicio o en cualquier etapa de ésta y puede ser la única manifestación que nos indique una enfermedad sistémica asintomática.
Este subtipo de sarcoidosis se presenta con mayor frecuencia en mujeres caucásicas de la cuarta a quinta década de vida, siendo la localización más frecuente las extremidades, especialmente las superiores.
El compromiso plantar como lesión única es extremadamente raro, existiendo escasos reportes sobre este tipo de lesiones. Otros sitios comprometidos descritos son la cara, cabeza y cuello(4).
En cuanto a la clínica, se manifiesta como nódulos, generalmente múltiples, firmes, indoloros, móviles, redondos, aunque es común la forma fusada y sin cambios epidérmicos(5), con un tamaño variable que va desde 0.5 a 4 cm(6).
La relación entre sarcoidosis subcutánea y enfermedad sistémica no es del todo clara. Marcoval(6) evaluó a 480 pacientes con sarcoidosis sistémica confirmada, encontrando que tan solo el 2,1% de estos pacientes presentó sarcoidosis subcutánea. Por otro lado, Ahmed y col. encontraron que el 84,9% de los pacientes que tenían el diagnóstico de sarcoidosis subcutánea se asociaban a sarcoidosis sistémica(7), siendo la manifestación más frecuente del compromiso sistémico las adenopatías hiliares pulmonares bilaterales con o sin adenopatías mediastínicas(5,7).
El diagnóstico se realiza mediante el estudio histopatológico a través de la biopsia de la lesión nodular, en la cual se identifican granulomas no infecciosos sarcoidales o epitelioides con mínima inflamación linfocítica, que afecta predominantemente al panículo o al tejido subcutáneo.
En relación al tratamiento, es primordial en todos los pacientes con sarcoidosis subcutánea confirmar o descartar el compromiso sistémico. Si se confirma la afección de algún órgano interno, se debe iniciar un tratamiento sistémico, mediante el uso de corticoides orales, como la prednisona, a dosis de 0,5 a 1 mg/kg peso al día hasta controlar los síntomas o como alternativa, el uso de metrotexato o de antipalúdicos como la cloroquina y la hidroxicloroquina. Estos últimos son los que cuentan con mayor experiencia en cuanto a su uso terapéutico y éxito. A su vez, el uso de tratamientos sistémicos puede controlar e incluso lograr la remisión de las manifestaciones cutáneas. Del mismo modo, la mejoría de estas lesiones cutáneas puede ser un marcador de buena respuesta al tratamiento sistémico. La resolución de la inflamación granulomatosa es lenta por lo que el tratamiento se debe prolongar al menos 3 meses antes de evaluar su eficacia. Si se descarta el compromiso sistémico y la afección solo se limita a la piel, de forma asintomática, sin cambios evolutivos o compromiso estético, el tratamiento médico puede ser diferido. Por el contrario, estaría indicado el uso de terapias sistémicas debido a la escasa respuesta al tratamiento tópico con corticoides tópicos o intralesionales en la sarcoidosis subcutánea(8).
En caso de que no haya mejoría después de 6-9 meses de tratamiento continuo, la opción serían los medicamentos anti TNF-α, infliximab o adalimumab(8,9).
La talidomida, ácido fumárico, ciclosporina A y alopurinol han demostrado cierta eficacia, la cual ha sido informada en algunas series de casos y podría ser utilizada como terapia de tercera o cuarta línea o si las otras las drogas son menos toleradas(8,9).
En la literatura solo se han descrito 2 reportes de casos de sarcoidosis subcutánea plantar como lesión única. En ambos reportes la lesión subcutánea fue la primera manifestación de sarcoidosis sistémica asintomática, encontrándose posteriormente el compromiso pulmonar caracterizado por adenopatías hiliares bilaterales(10,11). A diferencia de los casos anteriormente publicados, nuestro paciente no presentó compromiso sistémico al diagnóstico o durante el seguimiento, así como tampoco la aparición de nuevas lesiones.
A pesar de esto se decide realizar un seguimiento a largo plazo de la paciente, ya que esta presentación clínica podría corresponder a un marcador de una futura enfermedad sistémica.
CONCLUSIÓN
A pesar de ser muy inusual, debemos considerar como diagnóstico diferencial la sarcoidosis subcutánea en un paciente que presenta nódulos subcutáneos en la superficie plantar, y por otro lado, al confirmar el origen sarcoídeo granulomatoso de la lesión, es primordial descartar el compromiso sistémico, particularmente el compromiso ganglionar hiliar pulmonar.
AGRADECIMIENTOS
Los autores agradecen al Departamento Dermatología del Hospital Clínico Universidad de Chile por la colaboración prestada para la elaboración de este manuscrito.
REFERENCIAS
1. Newman LS, Rose CS, Maier LA. Sarcoidosis. N Engl J Med 1997;336:1224-34.
2. Vainsencher D, Winkelmann RK. Subcutaneous sarcoidosis. Arch Dermatol 1984;120:1028-31.
3. Kim DH, Park YM, Kang H, Cho SH, Choi SW, Byun DG et al. Seven cases of cutaneous sarcoidosis. Korean J Dermatol 2000;38:1070-4.
4. Fichtel JC, Duckworth AK, Soares T, Lesher JL Jr. Subcutaneous sarcoidosis presenting after treatment of Cushing’s disease. J Am Acad Dermatol 2006 ;54:360-1.
5. Shigemitsu H, Yarbrough CA, Prakash S, Sharma OP. A 65-year-old woman with subcutaneous nodule and hilar adenopathy. Chest 2008;134:1080-3.
6. Marcoval J, Mana J, Moreno A, Peyri J. Subcutaneous sarcoidosis – clinicopathological study of 10 cases. Br J Dermatol 2005;153:790- 4.
7. Ahmed I, Harshad SR. Subcutaneous sarcoidosis: is it a specific subset of cutaneous sarcoidosis frequently associated with systemic disease? J Am Acad Dermatol 2006;54:55-60.
8. Wanat KA, Rosenbach M. A practical approach to cutaneous sarcoidosis. Am J Clin Dermatol 2014;15:283-97.
9. Doherty CB, Rosen T. Evidence-based therapy for cutaneous sarcoidosis. Drugs 2008; 68:1361-83.
10. Celik G, Ciledag A, Akin P, Simsek Y, Kaya A, Numanoglu N et al. Subcutaneous sarcoidosis with plantar involvement. Ann Dermatol 2010;22:435-8.
11. Janegova A, Janega P, Kovac O, Dragun J, Zakuntansky A, Mihalova R et al. Plantar subcutaneous sarcoidosis – a rare form of skin sarcoidosis: unusual plantar aponeurosis location of sarcoidosis as primary manifestation of asymptomatic systemic disease. J Cutan Pathol 2016;43:475-7.
Correspondencia:
Dr. Nicolás Moya González
Servicio Dermatología, Hospital Clínico Universidad de Chile
[email protected]
56229788173