Jonathan Troncoso R., Matías Libuy R., Cristián González A., Vicente Cunill D.
Cerca de 16 años han transcurrido desde que nuestra Facultad emprendió la reforma curricular que generó el plan de estudios que actualmente cursan cinco generaciones de estudiantes de Medicina de Tercer a Séptimo año y que recientemente fue reemplazado por un nuevo plan implementado con la generación de estudiantes 2013 en el contexto de la Innovación Curricular (INCURR). Durante este período se han realizado una serie de transformaciones orientadas a trasladar el centro de la docencia desde el profesor hacia el estudiante, fomentando las prácticas en Atención Primaria, generando mayor integración de las asignaturas y promoviendo el aprendizaje multiprofesional, entre otras estrategias(1) (Tabla 1). En este proceso, los estudiantes hemos ido adquiriendo progresivamente un rol central en el cambio, participando en distintas etapas de la transformación del currículo y demandando mayor incidencia en los espacios de toma de decisión(2). En este artículo realizaremos una revisión sobre el actual proceso de reforma curricular en la Escuela de Medicina de la Universidad de Chile, describiendo los fundamentos del cambio, analizando la participación de los estudiantes en el proceso, el trabajo realizado en la Comisión de Implementación y los desafíos pendientes del proceso.
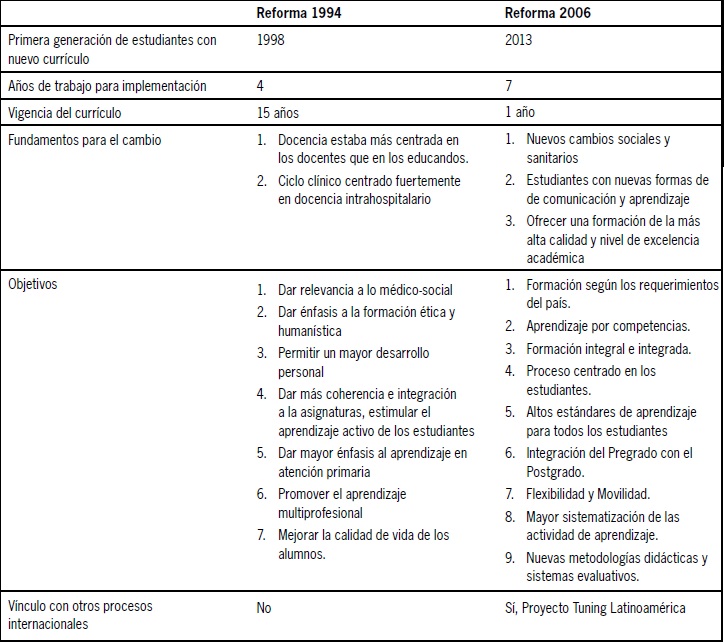
Tabla 1. Fundamentos y objetivos de las dos últimas reformas curriculares en la Escuela de Medicina de la Universidad de Chile.
PARTICIPACIÓN ESTUDIANTIL EN EL PROCESO DE REFORMA
La participación estudiantil en procesos de cambios curriculares se considera una política esencial en el espacio europeo de educación superior(3), entregándole al estudiante un rol central como participante activo. En este sentido, la Facultad de Medicina de la Universidad de Chile diseñó el año 2007 una metodología participativa en el marco de su reforma de enseñanza- que incorporaba a docentes y estudiantes en el proceso de transformación curricular.
Dicha metodología contó con 5 fases: política, diseño, instalación, implementación y evaluación, donde se contempló el trabajo en Comisiones Locales de Innovación Curricular (CLIC) constituidas por un Claustro Académico y Representantes Estudiantiles(4).
Del análisis de la participación estudiantil durante el proceso, podríamos distinguir dos períodos:
a. Primer período (2007-2011): se caracterizó por un bajo interés, una participación no representativa y esporádica. Durante esta etapa los estudiantes participantes en la CLIC no tuvieron vínculos formales con sus Centros de Estudiantes (CEE) y no existió continuidad en el trabajo entre las distintas gestiones de CEE.
b. Segundo período (2011-2013): El año 2011 en el contexto de las movilizaciones nacionales por la educación, comenzó a cobrar importancia en las discusiones al interior de la INCURR, el rol de la Universidad en la formación profesional en relación a las necesidades poblacionales en salud. Ese año se generaron iniciativas estudiantiles que buscaban informar y debatir acerca de los distintos tópicos de un proceso en su mayoría desconocido por los estudiantes. De ahí en adelante, la participación estudiantil se tornó continua y representativa, existiendo un plan común de trabajo entre los CEE de los 5 campus.
Entre los años 2011-2013 los CEE coordinados, desarrollaron distintas instancias informativas y de discusión que abordaron la orientación que debiera tener la formación del estudiante de Medicina, el nuevo perfil de egreso y la malla curricular. Estas instancias sirvieron de insumos para generar una postura estudiantil consensuada así como también propuestas que fueron discutidas y llevadas a los espacios institucionales a través de la CLIC, donde destacó una activa participación estudiantil. Las principales actividades realizadas por estudiantes en la CLIC se resumen en la Tabla 2.
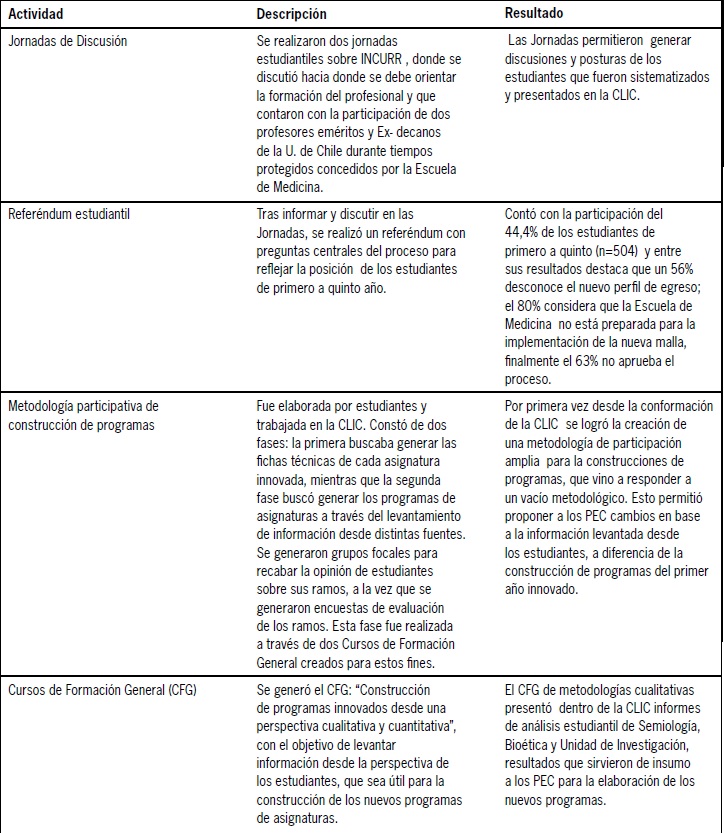
Tabla 2. Resumen de actividades realizadas por estudiantes en el trabajo en la CLIC entre los años 2012-2013.
DESAFÍOS PENDIENTES PARA LA ESCUELA DE MEDICINA EN EL CONTEXTO DE LA REFORMA CURRICULAR EN CURSO
De la experiencia y actividades realizadas durante los últimos años por los estudiantes, se desprenden una serie de observaciones a modo de desafíos pendientes en el proceso de reforma en curso:
1. Estandarizar la docencia entre los distintos campus clínicos.
Los estudiantes aprecian que la calidad de la formación recibida es disímil dependiendo del campus clínico en el que se forman, lo que distorsionaría la consecución de un único perfil de egreso. La Comisión Nacional de Acreditación (CNA) señala que en el año 2001 existían fuertes diferencias en la implementación del currículo entre los campus(5). Por otro lado, sólo un 12% de los egresados opinaba que la formación era homogénea en todos ellos(6), observándose diferencias significativas en el rendimiento de los distintos campus en el EUNACOM, lo que podría estar reflejando en parte, la heterogeneidad de la actual formación médica en la Escuela.
2. Estudiar e implementar medidas para disminuir el impacto negativo del ambiente formativo sobre el perfil de egreso.
Durante los primeros años de la carrera los estudiantes asignan significativamente más importancia a practicar una atención de orientación integral del paciente por sobre una centrada en resolver exclusivamente los problemas atingentes a una especialidad. Sin embargo, esta relación se invierte a partir del cuarto año y se profundiza durante el Internado, cobrando mayor importancia una práctica orientada a la atención por especialidades, superando significativamente la relevancia asignada a una atención integral. A esto se suma que al finalizar la carrera sólo un 19,9% de nuestros egresados declara querer ejercer como médico general(7).
A los conocidos factores negativos del medio laboral en Atención Primaria en Salud (APS) que podrían explicar en parte este fenómeno(8,9), se suma la influencia de la educación médica universitaria sobre los estudiantes que potencia la tendencia a la especialización: observándose que la mayoría de las asignaturas clínicas de la malla no innovada se cursan en ambientes hospitalarios de alta complejidad, pese a declarar como Escuela un perfil de egreso orientado hacia la atención primaria.
3. Mejorar el seguimiento de egresados y el cumplimiento del perfil de egreso
¿Dónde están trabajando actualmente nuestros egresados?, ¿en el sistema público o privado?, ¿en la Atención Primaria o como especialistas? Se hace necesario dar respuesta a estas interrogantes con
un adecuado sistema de seguimiento de egresados, recabando información para el constante mejoramiento del proceso de enseñanza-aprendizaje y el plan de estudios.
4. Profundizar el proceso de profesionalización de la docencia
En el año 2007 la Red de Unidades de Educación Médica estableció como prioritario que todas las carreras de la salud cuenten con asesoría de unidades de educación que acompañen los procesos de profesionalización de la docencia con miras de elevar la calidad de la educación impartida(10). Si bien nuestra Facultad cuenta con un Departamento de Educación en Ciencias de la Salud (DECSA) que ha significado un avance en la profesionalización de la docencia, éste centra su quehacer principalmente en la formación en docencia a través de su Diplomado y Magíster en Educación en Ciencias de la Salud, brindando apoyo a las distintas unidades académicas de la Facultad según las necesidades de las mismas. El DECSA cuenta sólo con 3 Jornadas Completas Equivalentes (JCE), cantidad que apreciamos como insuficiente para responder a las múltiples necesidades de una facultad compleja con 8 carreras de la salud, 3 institutos y 5 campus. De ahí que se vuelve necesario fortalecer esta unidad académica para que pueda apoyar las múltiples necesidades de las escuelas de pregrado, a la vez de buscar otros mecanismos para lograr los mismos fines.
En este sentido, una iniciativa interesante que ha emprendido en el último año la Escuela de Medicina es la creación de la Unidad de Evaluación (UNEV), que se genera con el fin de responder a una de las principales necesidades detectadas: apoyar en metodologías de enseñanza y de evaluación. La UNEV ha tenido una positiva evaluación por parte de los estudiantes que la perciben como un antes y después respecto a la calidad de las evaluaciones. De ahí que hemos propuesto avanzar en el fortalecimiento del pregrado de Medicina creando una Unidad de Educación Médica de dependencia directa de la Escuela de Medicina con el apoyo del DECSA que expanda la actual UNEV, cumpliendo las funciones de: formación docente y evaluación de la docencia, asesoría curricular, apoyo en metodología y evaluación e investigación teórica y aplicada (11). Dicha unidad debe ser capaz de atraer a los mejores profesionales de la disciplina, de reclutar a un grupo de médicos jóvenes con formación en educación médica en todos los campus, proyectar su quehacer en lo clínico y constituirse en un referente nacional en investigación en educación médica.
5. Mejorar el proceso de evaluación de la reforma curricular
Un buen proceso de evaluación de la INCURR es la principal manera de obtener una retroalimentación que permita continuar con el mejoramiento sistemático del nuevo currículo y asegurar el logro de los objetivos planteados. Sin embargo, durante el 2013 se han observado diversas falencias en el proceso de evaluación debido -entre otras cosas- a los múltiples instrumentos de evaluación construidos desde la Dirección Académica de la Facultad y la Escuela de Medicina. El desafío es asegurar un proceso de evaluación eficiente, articulado y coordinado que permita dotar de información oportuna para realizar las correcciones que sean pertinentes entre todas las unidades académicas involucradas en el proceso
6. Democracia universitaria y participación
El trabajo impulsado por los estudiantes a través del Consejo de Centros de Estudiantes de Medicina (COCEMED) logró cambios en la estructura y forma de trabajo de la INCURR que propiciaron una mayor participación de los estudiantes. No obstante, quisiéramos poder avanzar más, adecuando los actuales espacios institucionales de participación de modo que todos los actores puedan participar de la toma de decisiones. Es hoy un desafío seguir impulsando una cultura de validación de los espacios de participación democrática. Es necesario volver cotidianos estos encuentros donde participen docentes y estudiantes, asimismo constituyen un gran desafío, pues no solo son instancias concretas de fomento de las competencias de participación cívica en el contexto de los deberes que tiene una universidad pública para con la sociedad, sino además permiten compartir responsabilidades respecto a los resultados de la calidad educacional.
7. Fomentar la participación de los campus clínicos en el proceso de reforma curricular
Al respecto, es un avance la intención de coordinar con representantes de los 5 campus clínicos la construcción de los nuevos programas de Semiología. Sin embargo, a la fecha aún persiste desconocimiento entre los académicos clínicos sobre la INCURR y aunque se han hecho esfuerzos por generar instancias de difusión, éstos han sido insuficientes. El no involucramiento de los clínicos en la decisión política de llevar a cabo el proceso en el año 2006 genera todavía hoy a nuestro juicio un sentimiento de desconfianza para con las motivaciones y potencialidades de una reforma de estas características. Situación que ha entorpecido el proceso y emerge como amenaza en la implementación de los programas de las asignaturas clínicas. Creemos que sólo en la medida que los académicos de los campus clínicos sientan propia esta reforma del pregrado, se podrán lograr los actuales objetivos de la INCURR.
CONCLUSIONES
Aun cuando hemos manifestado en reiteradas ocasiones algunas discrepancias con la forma como se ha gestionado la fase política y de diseño, así como también con algunas medidas de su implementación, nunca hemos dejado de participar de manera activa y propositiva en este proceso de innovación curricular.
Seguiremos trabajando para aprovechar la potencialidad de esta transformación curricular y así avanzar en la construcción de una Escuela de Medicina más participativa, que responda con excelencia a las necesidades de nuestro país y al encargo cultural que Chile demanda a la Universidad Pública más importante de nuestro país.
REFERENCIAS
1. Herskovic P. La Reforma Curricular de la Escuela de Medicina de la Universidad de Chile. Rev Chil Pediatr 2005;76.
2. Troncoso J, González C. Participación estudiantil en el proceso de reforma curricular de medicina en la Universidad de Chile. En: Resúmenes de trabajos: VI Congreso de Educación en Ciencias de la Salud, Santiago: Universidad Diego Portales; 2013. p.93
3. Michavila F, Parejo J. Políticas de participación estudiantil en el Proceso de Bolonia. Revista de Educación, número extraordinario 2008:85-118
4. Hawes G, Troncoso K. Esquema general para los procesos de transformación curricular en el marco de las profesiones universitarias. Facultad de Medicina, Universidad de Chile,
2007.
5. Comisión Nacional de Acreditación. Acuerdo de Acreditación Nº3. Santiago: Ministerio de Educación, Gobierno de Chile; 2001.
6. Penta Research. Estudio de egresados de medicina 2004-2006 en la Universidad de Chile.
7. Breinbauer H, Fromm G, Fleck D, Araya L. Tendencia en el estudiante de medicina a ejercer como médico general o especialista. Rev Méd Chile 2009;137:865-72.
8. Bass C. Modelo de salud familiar en Chile y mayor resolutividad de la atención primaria de salud: ¿contradictorios o complementarios? Medwave 2012;12:e5571.
9. Colegio Médico de Chile. Trabajo médico en la atención primaria de salud. Unidad de Estudios del Colegio Médico de Chile (Unedi), 1998.
10. Rugiero E, Assef M, Cabezas M, Castillo R, Castillo M, Fasce et al. Unidades de Educación en Ciencias de la Salud integrantes de la Red Nacional, conformación actual y funciones. Rev Educ Cienc Salud 2010;7:17-28.
11. Margery HD, Karunathilake I, Harden RM. AMEE Education Guide nº. 28: The development and role of Departments of Medical Education. Medical Teacher 2005;27:665–75.