Abstracts Publicaciones 2021
Quiénes somos
Instrucciones a autores
Responsabilidad autoría
Contacto
Portal Revistas U. de Chile
Perfil epidemiológico de los pacientes ingresados a la Unidad de Dolor Músculo-esquelético del Servicio de Medicina Física y Rehabilitación del Hospital Clínico Universidad de Chile
Pain is an individual and subjective experience, recognized as an important public health issue. Further, pain is a complex phenomenon which needs a transdisciplinary approach. Objective: To describe the epidemiological characteristics of patients admitted in a Pain Unit. Methods: We performed an observational prospective study that analyzed the medical records of patients who attend the Pain Clinic, at the Rehabilitation Unit in the University of Chile Clinical Hospital, between April 2012 and April 2013. Results: Women are more frequently affected by pain (78.50%), with a mean age of 54 years old. The mean duration of pain was 1.76 years and the most common presentation was low-backache (54.21%) with moderate intensity. Most of the patients were taking painkillers (75.70%), preferably paracetamol and NSAIDs. 47.66% suffered from mixed pain and a 92.52% manifested chronic pain. Myofascial pain and osteoarthritis were the more frequent causes. After admission, a more appropriated treatment was prescribed in all of the patients, most of them consisting in opioids and antiepileptic drugs, associated with interventional techniques (60.75%). As a consequence, 67.09% of the patients had a significant decrease in pain intensity. Conclusion: It is necessary to generate epidemiological research lines that support health policies and allows a transdisciplinary pain management.
Rev Hosp Clin Univ Chile 2015; 26(2): 102-15.
Delia Ruiz R., Ana Luisa Miranda M., Ariel Castro L.
El dolor es individual y subjetivo, siendo definido por la Asociación Internacional para el Estudio del Dolor (IASP) como una “experiencia sensorial y emocional desagradable asociada con un daño tisular real o potencial o descrita en términos de dicho daño”. El dolor que experimenta cada individuo es el resultado de una interacción de variables biológicas, psicológicas, sociales y culturales(1), constituyendo un fenómeno complejo, reconocido como un importante problema de salud pública a nivel mundial(2,3), pudiéndose clasificar según su tiempo de duración, intensidad y mecanismo fisiopatológico que lo desencadena(4,5).
El dolor crónico de origen no oncológico tiene una afectación multidimensional de la calidad de vida que supera a otras enfermedades médicas crónicas(6). Las estimaciones de su prevalencia varían ampliamente a nivel mundial y suelen oscilar entre 10 y 30% de la población adulta(7,8).
Según revisiones internacionales, la mayoría de los pacientes que presentan dolor crónico tienen una intensidad de moderada a severa, siendo las ubicaciones más típicas a nivel dorsal, lumbar, cervical y las articulaciones, afectando más frecuentemente a las mujeres, a los grupos de mayor edad y con menores ingresos(7).
El dolor crónico tiene repercusiones sobre las actividades de la vida diaria, autonomía, vida social, familiar, interferencia con el sueño, presentando mayores tasas de prevalencia de ansiedad y depresión con un 20,9% y 12,7% respectivamente(9). Se observa un impacto en el empleo al aumentar los días de trabajo perdidos que afectan consecuentemente el bienestar económico individual y social, siendo causa importante de discapacidad, lo cual determina la importancia de establecer los pasos para su prevención y mitigación(2,7,10,11).
El óptimo manejo del dolor crónico no oncológico resulta complejo, siendo muchas veces inadecuados los enfoques terapéuticos a los cuales son enfrentados la mayoría de los pacientes, resultando en intervenciones poco efectivas(12-16). Por lo anterior, se hace evidente la necesidad de realizar un manejo integral en base a un enfoque transdisciplinario a través de unidades de atención especializadas para el alivio del dolor, entendiéndose éstas como una unidad funcional, en la cual un grupo de especialistas médicos y no médicos buscan el mejor manejo a los diversos y complejos problemas relacionados al dolor, así como el dolor mismo(17).
En Chile, la Encuesta Nacional de Salud (ENS) realizada por el Ministerio de Salud en el año 2009-2010, establece como prevalencia a los síntomas músculo-esqueléticos de origen no traumático un 34,2% en la población general, con un 42,8% en mujeres y un 25,2% en hombres, siendo más frecuente en personas con menos de 8 años de escolaridad con un 39,6%(18).
Lo antes expuesto plantea la necesidad de generar líneas de investigación epidemiológicas que documenten el impacto del dolor crónico en la población general con el propósito de tener un marco de referencia con el cual se puedan generar estrategias de salud pública, por lo que el objetivo del presente estudio es la caracterización epidemiológica de los pacientes ingresados a la Unidad de Dolor Músculo-esquelético del Servicio de Medicina Física y Rehabilitación del Hospital Clínico Universidad de Chile, en el periodo comprendido entre abril 2012 y abril del año 2013.
MATERIAL Y MÉTODO
Diseño de estudio y recopilación de datos
Este trabajo corresponde a un estudio prospectivo observacional cuyos datos fueron obtenidos mediante el análisis y la revisión de fichas clínicas 104 Revista Hospital Clínico Universidad de Chile de los pacientes ingresados a la Unidad de Dolor del Servicio de Medicina Física y Rehabilitación (SMFYR) en el periodo comprendido entre abril del 2012 y abril del año 2013. Se buscaron los registros del primer control tras la primera visita, realizándose una revisión de la ficha clínica de estos pacientes hasta el mes de diciembre del 2013 para su seguimiento. Los datos fueron recopilados en una planilla Excel.
Participantes
Todos los pacientes que consultaron por primera vez y que ingresaron a la Unidad de Dolor del SMFYR en el periodo comprendido entre abril del 2012 y abril del año 2013, lográndose reclutar 107 pacientes, sin criterios de exclusión.
Instrumentos
Los instrumentos aplicados son los establecidos rutinariamente dentro de la anamnesis realizada por el médico tratante, las que incluían variables sociodemográficas y clínicas. Lo anterior fue aprobado por el Comité de Ética Científico y de Investigación del Hospital Clínico Universidad de Chile.
Se realizó la evaluación de los siguientes parámetros relacionados con el estudio de dolor, recogidos de la ficha clínica del paciente:
Características socio-demográficas: edad, sexo, ocupación laboral, estado civil, escolaridad(19), entorno familiar que hace referencia a que si el paciente vive solo, en familia o se encuentra institucionalizado. Antecedentes mórbidos, medicamentos de uso habitual, hábito tabáquico(20), realización de ejercicio físico(21), índice de masa corporal (IMC)(22). Especialidad médica que deriva al Servicio de Medicina Física y Rehabilitación.
Respecto a la caracterización clínica del dolor, se evaluaron las siguientes variables: tiempo de evolución, ubicación, intensidad del dolor en base a la utilización de escalas unidimensionales de medición del dolor, siendo la más utilizada la escala visual análoga del dolor (EVA) en el estado basal del paciente frente a crisis de dolor y durante la noche. En base a esta escala es que se clasifica el dolor según su intensidad en dolor leve cuando los valores de la EVA se encuentran entre 1 y 4 puntos,
en dolor moderado cuando alcanza valores entre los 5 y 6 puntos y dolor severo, entre 7 y 10 puntos(23).
Frecuencia de crisis de dolor, tratamiento farmacológico analgésico recibido previamente, tratamiento no farmacológico que incluyen terapia ocupacional, terapia física, procedimientos tipo infiltraciones y acupuntura, interferencia en actividades de la vida diaria básicas(24), trastornos del sueño(25), del ánimo y presencia de fatigabilidad, diagnóstico, tipo de dolor clasificado como dolor agudo o crónico según los criterios de la IASP, dolor nociceptivo, neuropático o mixto(4), plan de tratamiento e indicaciones.
En el primer control de seguimiento tras el ingreso a la Unidad del Tratamiento del Dolor, se evaluó la persistencia, intensidad del dolor y la percepción de mejoría por parte del paciente clasificada como mejor, mucho mejor, peor, mucho peor y ningún cambio.
Análisis estadístico
Los resultados se presentan en medidas estadísticas de resumen. En el caso de variables de tipo cuantitativo se presentan como medidas de tendencia central (promedio, mediana) y como medidas de dispersión (desviación estándar y rango). Para comparar el puntaje de EVA según variables demográficas y de morbilidad se aplicó la prueba de t de student para muestras independientes y análisis de varianza con comparaciones múltiples. Se aplicó la prueba de correlación de pearson para determinar la relación entre las variables basales y de seguimiento para EVA-Basal, EVA-Crisis, EVA-Nocturno. Se consideró un valor de p como significativo <5%. Todos los análisis se realizaron con el programa estadístico Stata V12.1.
RESULTADOS
Perfil del paciente: las características socio demográficas de los pacientes incluidos en este estudio son las que se describen en la Tabla 1.
Tabla 1. Características sociodemográficas de los pacientes incluidos en el estudio.

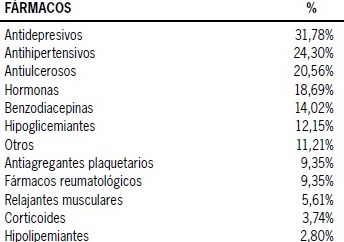
La especialidad que más derivó a la Unidad del Tratamiento del Dolor del SMFYR fue Traumatología con un 35,51% (Figura 1). El 81,31% de los pacientes presentaban al menos un tipo de comorbilidad médica, lo que se representa en la Tabla 2. Un elevado porcentaje de los pacientes (76,64%) recibían algún tipo de tratamiento farmacológico no analgésico, distribuyéndose según lo representado en la Tabla 3.
Figura 1: Especialidades médicas que derivan a la Unidad del Tratamiento del Dolor.
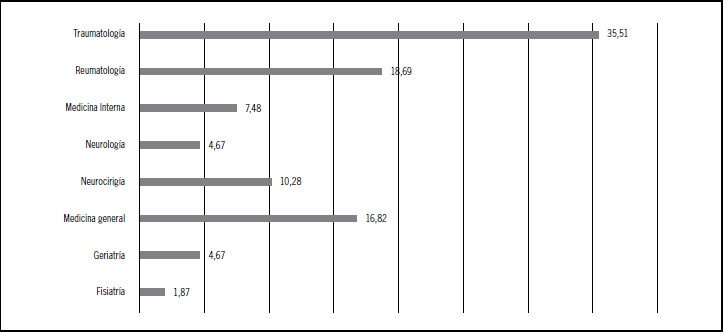
Tabla 2. Comorbilidades médicas de los pacientes ingresados a la Unidad del Dolor
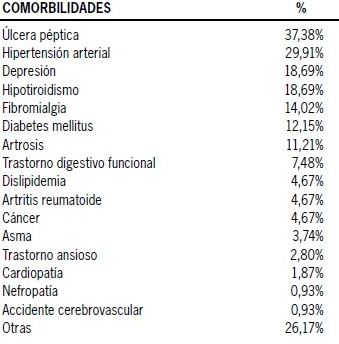
Tabla 3. Tratamiento farmacológico no analgésico utilizado por los pacientes
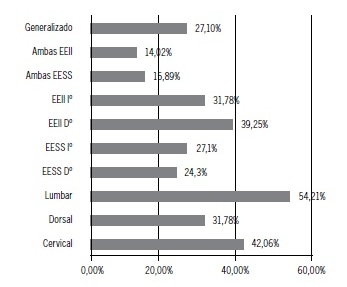
Caracterización clínica del dolor: El tiempo de evolución del proceso álgico fue de 1,76 ± 2,38 años, destacando que en un 60,75% se encontraba entre 3 y 12 meses de evolución (Tabla 4). En cuanto a la localización del dolor, la zona de mayor presencia de dolor fue a nivel lumbar con un 54,21% de los casos. En segundo lugar se encuentra la región cervical con un 42,06% (Figura 2).
Tabla 4. Duración del dolor
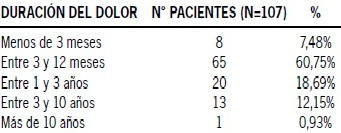
Figura 2. Localización del dolor.
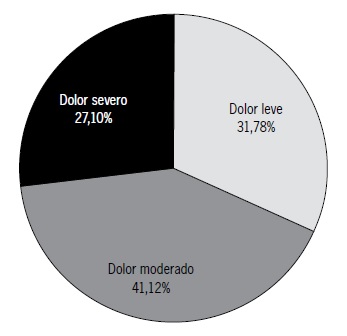
Respecto a la intensidad del dolor, los valores medios de la escala EVA fueron de 5,49 ± 1,82 puntos en estado basal, alcanzando en crisis un valor medio de 8,25 ± 1,75 puntos, mientras que durante la noche el valor medio fue de un 5,52 ± 2,79 puntos. Cabe destacar que el 71,96% presentó crisis diarias de dolor. Al clasificar el dolor de acuerdo a su intensidad, el mayor porcentaje de pacientes (41,12%) padecía de dolor moderado (Figura 3).
Figura 3: Tipo de dolor según su intensidad.
Las mujeres presentaron una intensidad del dolor mayor que los hombres (EVA 5,32 ± 1,83 vs 4,87 ± 2,26, respectivamente) (p=0,16). Los pacientes con edades comprendidas entre los 45 y 59 años presentaron una mayor intensidad del dolor (EVA 5,47 ± 1,92) en comparación con los otros grupos etáreos, sin establecer diferencias significativas (p=0,5) (Tabla 5).
Tabla 5. Intensidad del dolor (EVA basal) según edad

Aquellos pacientes que tenían menor escolaridad presentaron intensidades de dolor más altas (media EVA 6,12), mientras que los pacientes con educación superior/técnica cursaron con intensidades más bajas (EVA 5,16), lo cual no fue significativo (p=0,1).
Los pacientes que vivían en familia presentaron intensidades de dolor más bajas que aquellos que vivían solos (EVA 5,19 ± 1,96 vs 5,67 ± 1,21 respectivamente) (p= 0,2).
Un 75,70% de los pacientes ya se encontraba recibiendo algún tipo de terapia farmacológica para el manejo del dolor. Los otros tipos de terapia recibidas por los pacientes en forma previa incluyen la terapia kinésica en un 15,89%, terapias intervencionistas como infiltraciones en un 8,41% y la acupuntura en un 1,87%.
Referente a las repercusiones del dolor en la vida diaria de los pacientes, en un 30,84% de éstos se observó que existía una interferencia en las actividades de la vida diaria básicas preferentemente en las áreas de deambulación con un 57,58%, vestuario (39,39%) y aseo mayor con un 21,21% de los casos. Aquellos pacientes en los cuales el dolor interfería en las actividades de la vida diaria básicas presentaron intensidades del dolor significativamente más altas que aquellos en los que no existió dicha interferencia (EVA 6,03 ±1,65 vs EVA 4,86 ±1,95) (p=0,0017).
Un 64,49% de los pacientes presentó trastornos de sueño caracterizados por la presencia de insomnio, siendo el tipo más frecuente el de conciliación con un 81,16%, mientras que el despertar precoz se vio en un 18,84% de los casos. Los pacientes que presentaron trastornos del sueño cursaron con intensidades más altas de dolor con respecto a los que no tuvieron (EVA 5,45 ±1,99 vs 4,82 ±1,77 respectivamente) (p=0,05). Asimismo, un 38,32% de los pacientes refirió fatigabilidad y un 71,96% señaló haber presentado algún trastorno del ánimo. Estos pacientes cursaron con intensidades de dolor más altas con EVA 5,36 ±1,89 y 5,40 ±1,83 respectivamente en comparación con aquellos que no cursaron con esta sintomatología (EVA 5,14 ±1,96 y 4,77 ± 2,13) (p=0,2; p=0,06 respectivamente).
Referente al tipo de dolor, el 47,66% de los pacientes presentó un dolor de tipo mixto; un 45,79%, de tipo nociceptivo y un 9,35%, de tipo neuropático. De acuerdo al curso del dolor, los pacientes presentaron en un 92,52% un dolor de tipo crónico, mientras que el 7,48% un dolor de tipo agudo.
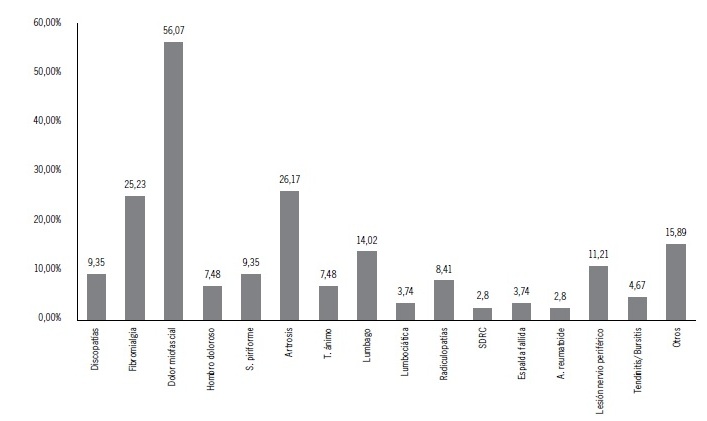
Los diagnósticos principales que ocasionaban dolor de origen no oncológico fueron, en primer lugar, el síndrome de dolor miofascial con un 56,07%, seguido por la osteoartritis con un 26,17%. Deben entenderse los porcentajes, teniendo en cuenta que un paciente podría cursar más de un tipo de patología (Figura 4).
Figura 4: Diagnóstico de dolor en la Unidad.
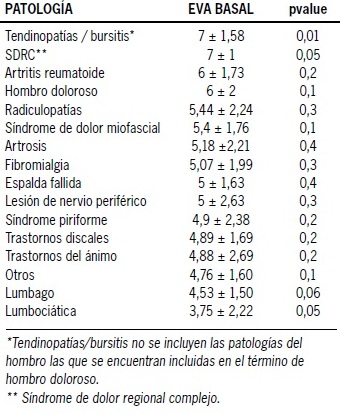
En la Tabla 6 se resume la intensidad del dolor en función de la patología. Se observa que las tendinopatías/ bursitis son las patologías con mayor intensidad del dolor en forma estadísticamente significativa (EVA 7 ± 1,58 p= 0,01).
Tabla 6. Intensidad del dolor según patología
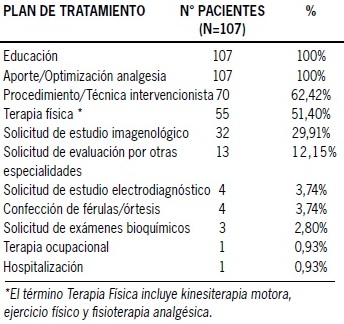
El plan de tratamiento establecido por la Unidad también se efectuó en todos ellos el aporte y optimización de analgesia farmacológica (Tabla 7).
Tabla 7. Plan de tratamiento establecido en la Unidad de Dolor
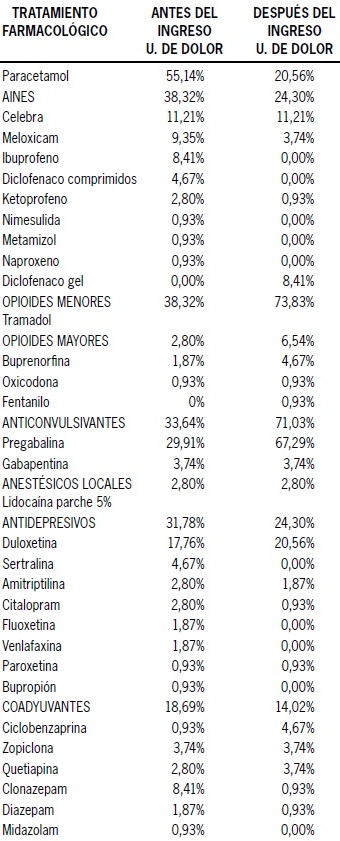
En cuanto a los tratamientos farmacológicos prescritos en la primera visita del paciente, se observó una disminución en la indicación tanto de AINES como de paracetamol según lo observado en la Tabla 8. Sin embargo, se observó un incremento en el uso de los opioides menores, incluyendo en esta categoría aquellos fármacos que utilizan la combinación de paracetamol con un opioide menor, igual que con los opioides mayores y los anticonvulsivantes, mientras que la utilización de anestésicos de uso local se mantuvo sin cambios antes y después del ingreso a la Unidad (para el desglose según uso de fármacos, ver Tabla 8.1).
Tabla 8. Tratamiento farmacológico antes y después del ingreso a la Unidad de Dolor.
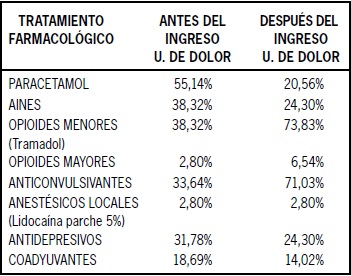
Tabla 8.1. Tratamiento farmacológico antes y después del ingreso a la Unidad de Dolor.
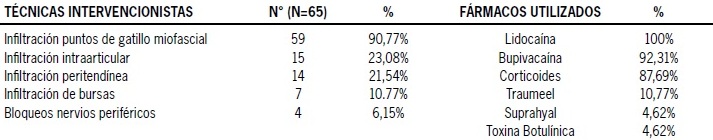
De los 70 pacientes a los cuales se les programó efectuar alguna técnica intervencionista, asistieron 65, realizando con mayor frecuencia la infiltración de puntos de gatillo miofascial en un 90,77% de estos pacientes (Tabla 9).
Tabla 9: Técnicas intervencionistas y fármacos empleados en la Unidad del Dolor.
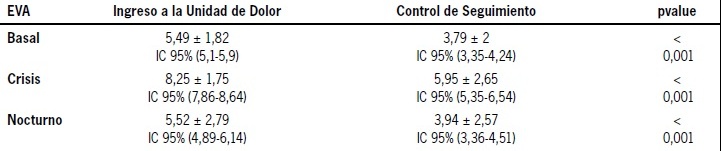
Primer control de seguimiento: de los 107 pacientes que ingresaron a la Unidad de Dolor, 28 pacientes (26,17%) no asistieron al primer control agendado. La intensidad del dolor registrada en los 79 pacientes que continuaron en control fue de 3,79 ± 2,00 para el EVA basal, alcanzando en crisis un EVA de 5,95 ± 2,65 y durante la noche 3,94 ± 2,57 puntos. Al comparar las intensidades de dolor al ingreso con las del seguimiento en el primer control, se observó que tras la primera intervención efectuada existe una disminución estadísticamente significativa de la intensidad del dolor tanto en el EVA basal, en crisis, así como en el dolor nocturno (Tabla 10).
Tabla 10: Intensidad del dolor al ingreso y al control de seguimiento en la Unidad del Dolor.
Respecto a la percepción de mejoría, el 45,57% señaló sentirse mejor y un 21,52% mucho mejor, mientras que el 26,58% refirió no presentar cambio alguno. Cuatro pacientes (5,06%) se sintieron peor y un paciente mucho peor. El 13,92% de los pacientes señalaron tener controlado su dolor al momento del control.
DISCUSIÓN
De conformidad a los antecedentes recabados en la presente investigación, se pudo establecer que el dolor es más frecuente y más intenso en las mujeres que en los hombres, lo cual concuerda con lo documentado ampliamente en la literatura, sin existir una causa clara para ello(11,18,26,27). La IASP ha documentado que la prevalencia del dolor crónico en mujeres en la población general es del 39.6% y que éste se presenta en un amplio rango de edades desde los 15 hasta los 86 años(12).
Considerando que la edad media de los pacientes fue de 53.63 años, el grupo de mayor prevalencia fue entre los 45 a 59 años, presentándose una disminución en la frecuencia en los adultos mayores, lo cual difiere con lo registrado en estudios internacionales, donde el dolor aumenta claramente acorde con la edad como resultado de la alta prevalencia de la patología articular degenerativa y que constituye un factor de riesgo para la disfuncionalidad(26,28,29). Sin embargo, se ha documentado que la intensidad del dolor crónico tiende a presentar una disminución a partir de los 70 años, dato similar a lo obtenido en este trabajo, lo que se explicaría ante la probabilidad de que los ancianos resten importancia al dolor, lo atribuyan al propio envejecimiento, disminuyan su procesamiento cognitivo de información nociceptiva o que el dolor esté relacionado con alteraciones moleculares de las vías nociceptivas asociadas al envejecimiento(28,29).
Respecto a las características socio-demográficas de los pacientes, la mayoría de éstos son pertenecientes a familias de un buen nivel educacional y que mayoritariamente realizaban actividades laborales como dueñas de casa, administrativos y/o empleados, destacando el elevado porcentaje de sedentarismo y sobrepeso de la muestra con el consecuente impacto negativo que ello supone en los dolores músculo-esqueléticos. Cabe destacar que las personas que vivían solos, al igual que aquellos pacientes con menor nivel educacional, presentaron intensidades de dolor más elevadas, siendo estos últimos datos concordantes con los resultados de la Encuesta Nacional de Salud(18).
El dolor, según este estudio, interfiere significativamente en las actividades de la vida diaria básicas, generando de igual forma trastornos en el sueño, el ánimo y fatigabilidad, produciendo en definitiva un impacto en el empleo y el número de días de trabajo perdidos, lo cual concuerda a lo descrito en estudios internacionales en los que el dolor se asocia a ansiedad y depresión(12).
La mayoría de los pacientes en este estudio padecían de comorbilidades, destacando entre ellas la patología cardiovascular en primer lugar, asociada al consumo de fármacos no relacionados con el dolor como los medicamentos antihipertensivos, lo que ha sido reseñado en otros estudios sobre población con patologías crónicas(6). Sin embargo, llama la atención el importante porcentaje de pacientes con el uso de fármacos antidepresivos previo al ingreso a la Unidad de Dolor (31,78%), lo que se condice con lo analizado precedentemente.
En cuanto al tipo de dolor, la gran mayoría de los pacientes presentaron un dolor de tipo crónico y mixto, debiendo considerarse que en este estudio la alta prevalencia de dolor crónico (92,52%) es producto de que la atención es efectuada en una unidad especializada de dolor que constituye un centro de derivación, lo que difiere de los estudios internacionales dado que estos últimos analizan la prevalencia de la población general(3).
Dentro de las características clínicas del dolor, la duración media fue de 1,76 años, correspondiendo a un dolor de intensidad moderada con un EVA basal promedio de 5,49 puntos localizado preferentemente en la zona lumbar, datos que concuerdan con lo encontrado en estudios realizados en España(8) y la Unión Europea(6,13,18,26), sin obviar que los resultados obtenidos de este análisis no son estadísticamente significativos atribuibles al tamaño de la población estudiada. Asimismo, las patologías que alcanzaron intensidades más altas de dolor fueron las tendinopatías y las bursitis, representando una relevancia estadística de la cual emanaría la necesidad de desarrollar estrategias de intervención en las respectivas unidades especializadas en dolor.
En cuanto a la prevalencia de las causas de dolor, si bien los resultados obtenidos señalan como la patología más frecuentemente diagnosticada al síndrome de dolor miofascial destacando su prevalencia (56,07%), ello debe entenderse considerando que éste constituye el gran acompañante de la patología músculo-esquelética, y que la literatura describe con una prevalencia de un 30% en la atención médica general (alcanzando desde un 85% a un 93% en centros especializados de dolor(30)) y entendiendo que este síndrome en específico es particularmente materia de identificación. Por lo tanto, son las patologías degenerativas, como la osteoartritis, aquellas dolencias centrales identificadas en este estudio, lo cual es análogo con los resultados obtenidos en las series internacionales donde son catalogadas éstas como las principales causas de dolor(26).
Como se ha señalado previamente, el óptimo tratamiento del dolor requiere para su abordaje una visión transdisciplinaria, requisito indispensable para dar cabal cumplimiento a la inherente atención integral basada en terapias específicas de rehabilitación. Por lo anterior, a la totalidad de los pacientes que ingresaron a la Unidad de Dolor se les realizó educación de la dolencia cursada, su manejo, optimización del tratamiento farmacológico, utilización de técnicas intervencionistas y terapias de rehabilitación respectivas.
Aunque existió un importante porcentaje de pacientes que no asistieron al control de seguimiento, los que continuaron presentaron una disminución
estadísticamente significativa de la intensidad del dolor con una percepción de mejoría en la mayor parte de estos pacientes, situación análoga a la ocurrida en experiencias internacionales en Unidades de Dolor(26,31), lo que demuestra la importancia de estos centros al ofrecer alternativas terapéuticas a aquellos pacientes que padecen de dolor crónico.
Si bien en esta investigación se presenta la limitante del reducido número de pacientes, razón por la cual se obtuvieron escasos datos estadísticamente significativos, al cotejarlos con los estudios internacionales se obtuvieron similitudes, y considerando que no se realizó un seguimiento a mayor plazo, éste es el primer estudio epidemiológico realizado a nivel nacional para conocer el perfil socio-demográfico y clínico de pacientes que acuden en primera visita a una Unidad de Dolor no oncológico de un centro hospitalario, permitiendo una caracterización epidemiológica de estas unidades, lo cual es un punto de inicio para establecer estrategias de manejo y de salud pública.
CONCLUSIÓN
El dolor se presenta como un problema de salud pública por lo que es necesario generar líneas de investigación epidemiológicas con controles de seguimiento a más largo plazo para fundamentar políticas sanitarias que permitan un enfrentamiento y manejo integral en base a un equipo de rehabilitación transdisciplinario conformado en las Unidades de Dolor, resaltando la necesidad de una adecuada información y educación a los servicios de Atención Primaria para su adecuado manejo y derivación. Asimismo, se deben considerar los datos obtenidos para determinar estrategias de atención específicas que repercutan en mejorar la calidad de vida en los pacientes más prevalentes, a saber, de sexo femenino, entre 45 a 60 años y que padecen una patología articular osteodegenerativa.
REFERENCIAS
1. Moreno C, Jairo J. Morfología y neurobiología del sistema del dolor. En: Jairo J, Moreno C, ed. Medicina del Dolor. Bogotá: Centro Editorial Universidad del Rosario, 2005:35-55.
2. Azevedo L, Costa-Pereira A, Mendonc L, Dias C, Castro-Lopes J. Epidemiology of chronic pain: a population-based nationwide study on its prevalence, characteristics and associated disability in Portugal. J Pain 2012;13:773-83.
3. Harstall C, Ospina M. How prevalent is chronic pain? Pain Clin Update 2003;11:1-4.
4. Jairo J, Moreno C. Dolor, el quinto signo vital. En: Jairo J, Moreno C, ed. Medicina del Dolor. Bogotá: Centro Editorial Universidad del Rosario, 2005:19-32.
5. López-Silva M, Sánchez de Enciso M, Rodríguez-Fernández M, Vázquez-Seijas E. Cavidol: Calidad de vida y dolor en atención primaria. Rev Soc Esp Dolor 2007;1:9-19.
6. Casals M, Samper D. Epidemiología, prevalencia y calidad de vida del dolor crónico no oncológico. Estudio ITACA. Rev Soc Esp Dolor 2004;11:260-9.
7. Reid K, Harker J. Epidemiology of chronic non-cancer pain in Europe: narrative review of prevalence, pain treatments and pain impact. Curr Med Res Opin 2011;27:449–62.
8. Montero A, Samper D, Vidal J, Rodríguez M, Jimenez L. Estudio para evaluar el perfil del paciente que acude en primera visita a Unidades de Dolor de centros hospitalarios españoles (estudio PANDHORA). Rev Soc
Esp Dolor 2011;18:219-27.
9. Gerhardt A, Hartmann M, Tesarz J, Janke S, Leisner S, Seidler G et al. Subgroups of musculoskeletal pain patients and their psychobiological patterns – The LOGIN study protocol. BMC Musculoskel Dis 2012;13:136.
10. Nakamura M, Nishiwaki Y, Ushida T, Toyama Y. Prevalence and characteristics of chronic musculoskeletal pain in Japan. J Orthop Sci 2011;16:424–32.
11. Cimmino M. Epidemiology of chronic musculoskeletal pain. Best Pract Res Cl Rh 2011;25:173–83.
12. Covarrubias-Gómez A, Guevara-López U, Gutiérrez-Salmerón C, Betancourt-Sandoval J, Córdova-Domínguez J. Epidemiología del dolor crónico en México. Rev Mex Anest 2010;33:207-13.
13. Keller A, Hayden J, Bombardier C, Van Tulder M. Effect sizes of non-surgical treatments of non-specific low-back pain. Eur Spine J 2007;16:1776–88.
14. Maier C, Baron R, Tölle TR, Binder A, Birbaumer N, Birklein F et al. Quantitative sensory testing in the German Research Network on Neuropathic Pain (DFNS): somatosensory abnormalities in 1236 patients with different neuropathic pain syndromes. Pain 2010;150:439–50.
15. Natvig B, Bruusgaard D, Eriksen W. Localized low back pain and low back pain as part of widespread musculoskeletal pain: two different disorders? A cross-sectional population study. J Rehabil Med 2001;33:21–5.
16. Raspe A, Matthis C, Héon-Klin V, Raspe H. Chronic back pain: more than pain in the back? Findings of a regional survey among insurees of a workers pension insurance fund. Rehabilitation (Stuttg) 2003;42:195–203.
17. Jaque J, Pacheco S, Miranda JP, Plaza G, Muñoz A. Perfil clínico y epidemiológico de los pacientes atendidos en la Unidad de Dolor y Cuidados Paliativos del Hospital Clínico Universidad de Chile. Boletín ACHED 2007;47:14–7.
18. Encuesta Nacional de Salud ENS Chile 2009-2010. Ministerio de Salud. Gobierno de Chile.
19. Ministerio de Educación. Gobierno de Chile. Consultado el 23 de diciembre del 2013 en www.mineduc.cl.
20. Hernández JL, Cuñado A, González-Macías J. Conocimiento del índice total de paquetes/ año como medida del hábito de fumar por parte de los clínicos de un servicio de medicina interna. Med Clin (Barc) 2003;121:359.
21. Guía de Enfoques Basados en Población para Incrementar los Niveles de Actividad Física: Aplicación de la Estrategia Mundial Sobre
Régimen Alimentario, Actividad Física y Salud. Organización Mundial de la Salud (OMS) 2008.
22. Gómez A. Evaluación del estado nutricional del adulto mediante la antropometría. Rev Cuba Aliment Nutr 2002;16:146-52.
23. Khosravi P, Del Castillo A, Pérez G. Manejo del dolor oncológico. An Med Interna (Madrid) 2007;24:554-7.
24. Kielhofner G. Introducción al modelo de ocupación humana. En: Kielhofner G, ed. Terapia ocupacional: modelo de ocupación humana. Teoría y aplicación. USA: Editorial Médica Panamericana, 2004:3-9.
25. Anzures M, Kassab J, Alvarado R. Manifestaciones clínicas y diferenciación de los tipos de insomnio. Primera parte. Arch Neurocien (Mex) 2010;15:101-1.
26. Breivik H, Collett B, Ventafridda V, Cohen R, Gallacher D. Survey of chronic pain in Europe: Prevalence, impact on daily life, and treatment. Eur J Pain 2006;10:287–333.
27. Gaumond I, Arsenault P, Marchand S. The role of sex hormones on formalininduced nociceptive responses. Brain Res 2002;958:139-45.
28. Rustoen T, Wahl AK, Hanestad BR, Lerdal A, Paul S, Miaskowski C. Age and the experience of chronic pain: differences in health and quality of life among younger, middle-aged, and older adults. Clin J Pain 2005;21:513-23.
29. Helme RD, Gibson SJ. The epidemiology of pain in elderly people. Clin Geriatr Med 2001;17:417-31.
30. Borg-Stein J, Simons D. Myofascial pain. Arch Phys Med Rehabil 2002;83:40-7.
31. Covarrubias-Gómez A, Guevara-López U, Lara-Solares A, Tamayo-Valenzuela A, Salinas-Cruz J, Torres-González R. Características de los enfermos que acuden a clínicas del dolor por primera vez. Rev Med Inst Mex Seguro Soc 2008;46:467-72.
Correspondencia:
 Dra. Delia Ruiz Rodríguez
Dra. Delia Ruiz Rodríguez
 Unidad Tratamiento del Dolor
Unidad Tratamiento del Dolor
 [email protected]
[email protected]
 562 2978 8824
562 2978 8824