Abstracts Publicaciones 2021
Quiénes somos
Instrucciones a autores
Responsabilidad autoría
Contacto
Portal Revistas U. de Chile
Incidentalomas endocrinos, más que una imagen
Endocrine incidentalomas are nodular lesions located in endocrine glands, diagnosed serendipitously by different image techniques requested for non-endocrine reasons. They can be located in many sites, but this review describes those that compromise pituitary, adrenal and thyroid gland. The main diagnostic challenges of endocrine incidentalomas are discrimination between benign and malignant lesions, and their functional or non-functional endocrine activity. The relevance of adequate image interpretation and associated hormonal study is discussed.
Rev Hosp Clín Univ Chile 2017; 28: 237 - 44
Francisco Cordero A., Pedro Pineda B.
En términos generales se define a cualquier incidentaloma como una masa o lesión a nivel glandular no sospechada previamente, descubierta en estudio por imágenes realizado por una razón no relacionada.
Esta situación es cada vez más frecuente en la práctica clínica habitual, dada la mayor disponibilidad de exámenes de imágenes y a la progresiva mayor resolución que estos exámenes poseen.
El hallazgo de un incidentaloma presenta desafíos diagnósticos muy relevantes en relación a la necesaria distinción entre lesiones benignas y malignas, y también respecto a la presencia o ausencia de funcionalidad endocrina autónoma, que también puede ser causa de significativa morbimortalidad. En la siguiente revisión nos referiremos a los incidentalomas a nivel hipofisiario, adrenal y tiroideo.
EL INCIDENTALOMA HIPOFISIARIO
Como ya se mencionó, un incidentaloma hipofisiario corresponde a una lesión a nivel de la hipófisis detectada en un estudio imagenológico de tomografía computada (TC) o resonancia magnética (RM) solicitado por otra causa como cefalea, estudio de epilepsia, etc.
La frecuencia depende del tipo de estudio y la técnica utilizada, ya que en autopsias se ha encontrado una prevalencia de un 9,3%, siendo la mayoría microadenomas y sin diferencia por sexo(1). En estudios por imágenes se ha encontrado en TC una prevalencia para microincidentalomas (menores de 1 cm) de un 4 a 20% y para macroincidentalomas (mayores de 1 cm), una prevalencia de 0,16%. En estudios de RM se ha detectado una prevalencia mayor de 10 a 38% para microincidentalomas y 0,2%, para macroincidentalomas(2).
En nuestro Centro, el año 2014 realizamos un estudio junto al Departamento de Imagenología, revisando imágenes por RM del SNC no dirigidas a estudiar patología selar. Se estudiaron 724 imágenes, encontrando una prevalencia de 0,28% de microadenomas y 0,14% de macroadenomas*.
* F Cordero, G Neely, M Oliva, G Miranda, A Lanas. Frecuencia de incidentalomas hipofisiarios en la resonancia magnética en un centro universitario. XXV Congreso Sociedad Chilena Endocrinología y Diabetes 2014.
La gran mayoría de los incidentalomas corresponden a adenomas hipofisiarios (alrededor de un 85-95%), pero tenemos que hacer el diagnóstico diferencial con otras lesiones selares como hiperplasia hipofisiaria, tumores de células germinales, neoplasias benignas, craniofaringiomas, enfermedades hipofisiarias inflamatorias y granulomatosas, malformaciones vasculares, etc.(2).
Respecto a sus manifestaciones clínicas, aunque por definición son asintomáticos, se debe descartar hiperfunción hormonal o un hipopituitarismo que pudiera no ser clínicamente evidente. Además, debe realizarse un estudio neurooftalmológico que incluya campo visual en macroadenomas que contactan el quiasma.
La mayoría de los incidentalomas son tumores no funcionantes, pero hay que tener en consideración que esto no implica que no produzcan hormonas, ya que la mayoría de estos tumores pueden producir subunidades de gonadotrofinas, las que no tienen actividad biológica y, por lo tanto, son clínicamente silentes(3).
En la evaluación hormonal de cualquier incidentaloma, para descartar hiperfunción, debemos medir siempre niveles de prolactina y de factor de crecimiento insulino-símil 1 (IGF-1) para pesquisar un prolactinoma y acromegalia respectivamente. Además se debe realizar la medición de cortisol tras supresión con 1 mg de dexametasona (test de Nugent) para descartar una enfermedad de Cushing.
Los pacientes con macroadenomas o microadenomas mayores de 6 mm tienen la posibilidad de presentar un hipopituitarismo asociado, por lo que es fundamental solicitar exámenes para evaluar la función pituitaria: cortisol plasmático matinal, TSH-T4 Libre, FSH y estradiol (en la mujer) o LH y testosterona (en el hombre)(2).
El estudio por imagen que se debe realizar es una resonancia magnética de silla turca, ya que nos entrega una información topográfica detallada de la región selar. La TC de silla turca se debe reservar sólo en casos de contraindicación de realizar una RM, ya que la información anatómica entregada es de mucha menor resolución, especialmente en microadenomas(2).
El curso clínico en los incidentalomas en general es benigno. En estudios de seguimiento se encontró que la mayoría de los microadenomas permanecen sin cambios o disminuyen su tamaño y sólo el 10% crece; a diferencia de los macroadenomas que en seguimientos a 5 años aproximadamente el 50% aumenta de tamaño(4).
En cuanto al tratamiento, se reserva la opción quirúrgica cuando la lesión produce alteración del campo visual, compromiso neurológico u oftalmoplejia debido a compresión en caso de apoplejía con compromiso neurológico o un tumor funcionante que no sea un prolactinoma(4). El prolactinoma en general debe ser tratado con agonistas dopaminérgicos (cabergolina) y excepcionalmente, con cirugía (Figura 1).
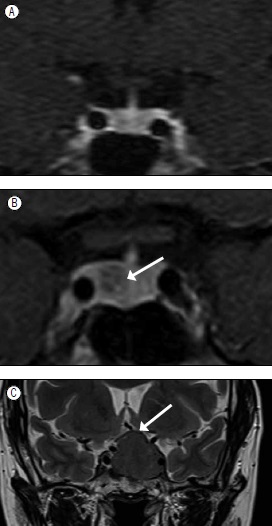
Figura 1. A. Hipófisis normal. B. Microadenoma. C. Macroadenoma con compresión de quiasma (flecha).
INCIDENTALOMA ADRENAL
Cumple la misma definición previa y corresponde a una lesión a nivel de la glándula suprarrenal detectada en un estudio imagenológico (TC, RM y excepcionalmente ecotomografía) solicitado por otra causa, como dolor abdominal, estudio preoperatorio, etc.
La gran mayoría de los incidentalomas adrenales corresponden a lesiones benignas, siendo el 80% adenomas(5) con una prevalencia en población general de 6% en autopsias y 4% en estudios con TC(6).
Se ha visto que a mayor edad es más frecuente encontrar lesiones suprarrenales, siendo su frecuencia muy baja en jóvenes (menos del 1%), aproximadamente 3% a los 50 años y 7-15% sobre los 70 años(7).
Una vez diagnosticado el incidentaloma adrenal, lo primero que se debe evaluar es su potencial maligno. Para esto se recomienda realizar como primer examen una TC sin uso de contraste. En este examen es posible determinar la densidad radiológica de la lesión que se expresa en unidades Hounsfield (UH). Si la lesión es de baja densidad (menos de 10 UH), es homogénea y pequeña, estos hallazgos son compatibles con un adenoma y no se requiere mayor estudio.
Si la imagen es > 10 UH se cataloga como indeterminada y se recomienda realizar una TC con contraste o RM(8).
Esto es muy importante de tener en cuenta, ya que la evaluación imagenológica permite distinguir un adenoma benigno de un feocromocitoma o de una lesión maligna. Una lesión benigna en general presenta una densidad al TC menor que 10 UH y en caso de realizar TC con contraste, presenta un lavado del contraste a los 10-15 minutos > 50%, características que no están presentes en otras lesiones(9).
La RM tiene algunas ventajas, ya que no produce exposición a radiación y no utiliza medio de contraste. Lo que se busca es la pérdida de señal en imágenes fuera de fase que son compatibles con adenomas ricos en lípidos(8).
El PET-FDG está recomendado sólo en estudio de diseminación de un carcinoma extraadrenal.
El otro aspecto a evaluar en un incidentaloma adrenal es su funcionalidad (estudio que debe realizarse en paralelo a las imágenes).
Se debe descartar un hipercortisolismo, mediante la realización de un test de supresión de cortisol con 1 mg de dexametasona (test de Nugent).
En presencia de HTA o hipokalemia, realizar una relación aldosterona/actividad renina plasmática para el diagnóstico de hiperaldosteronismo primario.
En casos en que el incidentaloma no tenga las características tomográficas de adenoma, se deben medir metanefrinas fraccionadas en orina o plasma para descartar un feocromocitoma(10).
La medición de andrógenos se reserva a pacientes con características clínicas de hiperandrogenismo o en carcinoma suprarrenal.
Respecto al hipercortisolismo, hay que tener en cuenta que cuando es de origen adrenal, puede tener un amplio espectro clínico, desde el hipercortisolismo clínico (síndrome de Cushing) hasta un hipercortisolismo subclínico denominado actualmente como “secreción autónoma de cortisol”. Es importante recordar esto, ya que en la secreción autónoma de cortisol en el test de Nugent, éste no se logra suprimir a menor que 1,8ug/dl, pero se puede mantener el cortisol libre urinario (CLU) dentro de rangos normales. Es por esto que en la evaluación inicial de un incidentaloma suprarrenal se prefiere el test de Nugent por sobre el CLU.
Un test de Nugent mayor a 5 ug/dl confirma la secreción autónoma de cortisol y entre 1,8 y 5 ug/dl corresponde a una posible secreción autónoma. Los valores se deben interpretar más bien como una variable continua.
No se debe considerar la secreción autónoma de cortisol como una condición de alto riesgo de desarrollar un síndrome de Cushing. Estudios de seguimiento han mostrado que el riesgo de desarrollar un Cushing clínico en estos pacientes es de un 0,3%(8). Además, se debe realizar tamizaje para descartar HTA, diabetes mellitus y fracturas vertebrales antes de considerar tratamiento(8).
En pacientes con comorbilidades se recomienda medir ACTH, CLU, cortisol salival nocturno y repetir test de Nugent en 3-12 meses.
Si se considera la opción quirúrgica, se debe tener en cuenta la edad del paciente, el grado de hipercortisolismo, la presencia de comorbilidades relacionadas al hipercortisolismo (HTA, intolerancia glucosa, diabetes, obesidad, dislipidemia, osteoporosis), las preferencias del paciente y objetivar independencia de ACTH(8).
Otro punto a tener en cuenta en los incidentalomas adrenales es que una lesión catalogada como benigna en general se mantiene así, siendo el riesgo de transformación menor a 1/1000(9).
En cuanto al seguimiento, se recomienda el estudio funcional inicial y no repetirlo a menos que aparezcan síntomas o signos clínicos de hiperfunción o empeoramiento de comorbilidades asociadas.
Si el incidentaloma es pequeño (menor que 4cm) y de aspecto benigno inicial, podría no repetirse el estudio por imagen.
En pacientes con secreción autónoma de cortisol se recomienda evaluar anualmente el exceso de cortisol y la presencia de comorbilidades.
Respecto al tratamiento, se reserva la cirugía en lesiones funcionantes, lesiones de más de 4 cm, de rápido crecimiento o sospechosas de malignidad(8) (Figura 2).
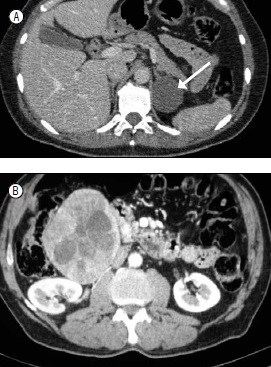
Figura 2. A. Adenoma suprarrenal izquierdo. B. Feocromocitoma derecho.
INCIDENTALOMA TIROIDEO
Los nódulos tiroideos incidentales (no palpables), detectados sólo por métodos de imagen, constituyen una patología cuya prevalencia depende de la población estudiada (son mucho más frecuentes en mujeres y mayores de 50 años) y de la técnica de imagen utilizada.
Se calcula que sólo un 1,6% de los nódulos tiroideos mayores de 5 mm son malignos y que menos de 1% de los nódulos mayores de 1 cm provocan hipertiroidismo.
Pueden ser detectados por hallazgo en una TC o RM cervical (16-18%) e incluso torácica. Estas técnicas no permiten establecer con claridad la benignidad o malignidad de la lesión, ni su funcionalidad, por su menor resolución relativa.
La tomografía con emisión de positrones (PET) con18-FDG puede evidenciar captación anormal tiroidea difusa o nodular, pero debe correlacionarse con otras técnicas.
Dado su bajo costo relativo y amplia disponibilidad, la ecotomografía es el examen donde más frecuentemente pueden pesquisarse nódulos tiroideos incidentales (19-68% de la población estudiada)(11). La proximidad de la tiroides a la superficie de la piel y la densidad relativa de la glándula, permiten que las ondas de ultrasonido puedan caracterizar la estructura tiroidea con gran detalle.
La principal utilidad de esta técnica es poder establecer riesgo de malignidad de un nódulo tiroideo, detectando los hallazgos ecográficos asociados a benignidad o malignidad. La asociación de estas características mejora significativamente la precisión diagnóstica.
Así, la presencia de adenopatías cervicales asociadas a un nódulo, microcalcificaciones, altura nodular mayor que anchura, hipoecogenicidad, bordes mal definidos y vascularización central constituyen hallazgos sugerentes de malignidad. Por el contrario, contenido quístico puro, patrón espongiforme (“en rejilla”), bordes bien definidos e hiperecogenicidad sugieren benignidad(12) (Figura 3 y 4).
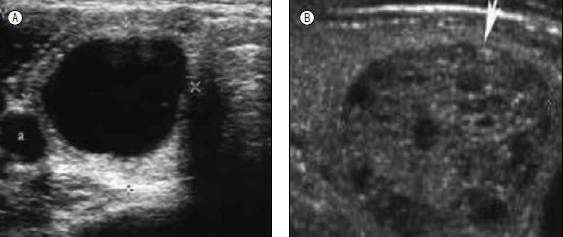
Figura 3. Patrones ecotomográficos de nódulos tiroideos benignos. A. Nódulo quístico. B. Nódulo espongiforme.
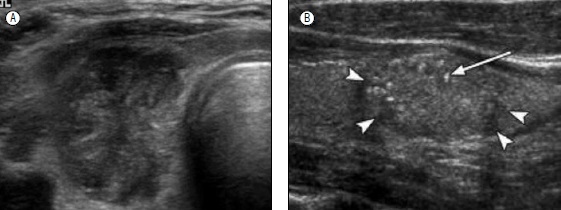
Figura 4. Patrones ecotomográficos de nódulos tiroideos malignos. A. Nódulo hipoecogénico mal delimitado. B. Microcalcificaciones.
Pese a su alta sensibilidad y especificidad relativa, la ecotomografía tiroidea es dependiente del operador, por lo que es recomendable que sea realizada por radiólogos de experiencia(13).
Deben considerarse algunos antecedentes clínicos que pueden sugerir la malignidad de un incidentaloma tiroideo: la presencia de disfonía persistente, historia familiar de cáncer medular de tiroides y la exposición a radiación cervical. Estos factores pueden estar presentes en la historia pese a que no sean el motivo de consulta.
Es también importante evaluar la funcionalidad tiroidea asociada a un nódulo, ya que nódulos hiperfuncionantes > 1 cm pueden provocar un hipertiroidismo. Para ello se recomienda la medición de TSH. Si se pesquisa una TSH suprimida, debe realizarse un cintigrama tiroideo para evaluar la funcionalidad del nódulo detectado.
La medición de calcitonina plasmática puede permitir el diagnóstico precoz de un carcinoma medular tiroideo, pero su baja disponibilidad en nuestro medio, alto costo y necesidad de estudios complementarios la hacen por ahora menos recomendable(14).
Si los hallazgos ecotomográficos sugieren malignidad y el nódulo es > 1 cm, debe realizarse una punción aspirativa con aguja fina del nódulo para evaluar la citología tiroidea, utilizando la clasificación de Bethesda(15), lo que permite precisar aún mejor el diagnóstico de malignidad o benignidad, y por lo tanto, definir la conducta terapéutica más adecuada (cirugía o seguimiento respectivamente) (Tabla 1).

Tabla 1. Clasificación de Bethesda(15)
En caso de decidir seguimiento, se recomienda hacerlo utilizando también la ecotomografía en intervalos iniciales semestrales y luego anuales. Sólo cambios significativos en el tamaño (> 20%) o en sus características justifican la reevaluación del caso (repunción o cirugía)(13).
En suma, la detección de lesiones nodulares en distintas glándulas endocrinas a través de diversas técnicas de imagen debe obligar al clínico a precisar el diagnóstico funcional de dichas lesiones a través de métodos diagnósticos complementarios. Además, se debe precisar su potencial de malignidad para así tomar la conducta terapéutica adecuada en cada caso.
REFERENCIAS
1. Orija IB, Weil RJ, Hamrahian AH. Pituitary incidentaloma. Best Pract Res Cl En 2012;26:47–68.
2. Freda PU, Beckers AM, Katznelson L, Molitch ME, Montori VM, Post KD et al. Pituitary incidentaloma: an endocrine society clinical practice guideline. J Clin Endocrinol Metab 2011;96:894–904.
3. Gabalec F, Beranek M, Netuka D, Masopust V, Nahlovsky J, Cesak T et al. Dopamine 2 receptor expression in various pathological types of clinically non-functioning pituitary adenomas. Pituitary 2012;15:222-6.
4. Dekkers OM, Pereira AM, Romijn JA. Treatment and follow-up of clinically nonfunctioning pituitary macroadenomas. J Clin Endocrinol Metab 2008; 93:3717-26.
5. Terzolo M, Stigliano A, Chiodini I, Loli P, Furlani L, Arnaldi G et al. AME position statement on adrenal incidentaloma. Eur J Endocrinol 2011;164:851-70.
6. Young WF Jr. Clinical practice. The incidentally discovered adrenal mass. N Engl J Med 2007;356:601-10.
7. Arnaldi G, Boscaro M. Adrenal incidentaloma. Best Pract Res Cl En 2012;26:405-19.
8. Management of adrenal incidentalomas: European Society of Endocrinology Clinical Practice Guideline in collaboration with the European Network for the Study of Adrenal Tumors. Eur J Endocrinol 2016:175;G1–G34.
9. William F. Young, Jr. The incidentally discovered adrenal mass. N Engl J Med 2007;356:601- 10.
10. NIH state-of-the-science statement on management of the clinically inapparent adrenal mass (“incidentaloma”). NIH Consens State Sci Statements 2002;19:1-25.
11. Smith-Bindman R, Lebda P, Feldstein VA, Sellami D, Goldstein RB, Brasic N et al. Risk of thyroid cancer based on thyroid ultrasound imaging characteristics: results of a population-based study. Intern Med 2013;173:1788-96.
12. Haugen BR, Alexander EK, Bible KC, Doherty GM, Mandel SJ, Nikiforov YE et al. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer. Thyroid 2016;26:1-133.
13. Tala H, Díaz RE, Domínguez Ruiz-Tagle JM, Sapunar Zenteno J, Pineda P, Arroyo Albala P. Estudio y manejo de nódulos tiroideos por médicos no especialistas. Consenso SOCHED. Rev Med Chil 2017;145:1028-37.
14. Durante C, Grani G, Lamartina L, Filetti S, Mandel SJ, Cooper DS. The diagnosis and management of thyroid modules a review. JAMA 2018:319: 914-24.
15. Cibas E, Ali S. The Bethesda system for reporting thyroid cytopathology. Thyroid 2009;19:1159-65.
Correspondencia:
 Dr. Pedro Pineda Bravo
Dr. Pedro Pineda Bravo
 Sección Endocrinología, Departamento de Medicina, HCUCH
Sección Endocrinología, Departamento de Medicina, HCUCH
 [email protected]
[email protected]
 562 2978 8430
562 2978 8430