Abstracts Publicaciones 2021
Quiénes somos
Instrucciones a autores
Responsabilidad autoría
Contacto
Portal Revistas U. de Chile
El proyecto Tuning latinoamericano: la experiencia del área de Medicina
Over the past decade, major changes in higher education have taken place worldwide. Thanks to a sustained reflexion within the European Community of Institutions of Higher Education, it has been possible to generate a common space where shared experiences and educational projects have been defined, respecting traditions and diversities. That’s how it was born and set the so-called European “Tuning Project” which was, later on, replicated in Latin America and other regions of the world.We understand the Tuning project as a network of learning communities; a network of academics and students, interconnected to discuss, strategize, share methodologies and compare results.One of the ultimate goals was to work in what was called the “meta profile” of the careers involved. In Latin America, it was possible to build a group of experts organized by disciplinary areas to work on this topic. Medicine was one of them.The aim of this paper is to show a summary of the work of the Latin American group in the area of Medicine.
Rev. Hosp. Clin. Univ. Chile 2015; 25(1): 19-31
Christel Hanne A.
Durante la pasada década se han producido grandes cambios en la educación superior a nivel mundial. Gracias a la reflexión sostenida al interior de las comunidades europeas de instituciones de educación superior, se ha generado un acercamiento, un espacio común, donde se comparten experiencias y se definen proyectos educacionales, respetando tradiciones y diversidades. Así es como nace y se configura el llamado proyecto Tuning europeo, que posteriormente es replicado en Latinoamérica y en otras regiones del mundo. Entendemos al proyecto Tuning como una red de comunidades de aprendizaje; una red de académicos y estudiantes, que considerando los contextos, logran interconectarse para reflexionar, debatir, elaborar estrategias, compartir metodologías y comparar resultados.
Como uno de los objetivos últimos se trabajó en acordar lo que fue llamado el metaperfil de las carreras involucradas. En América Latina, se logró constituir un grupo de expertos por áreas disciplinarias, dentro de las cuáles estuvo Medicina.
El objetivo de este artículo, es mostrar en forma resumida lo que ha sido el trabajo en esta área a nivel latinoamericano.
PRESENTACIÓN DEL ÁREA DE MEDICINA
El ejercicio de la Medicina en América Latina surge en el siglo XV junto con la colonización española, apareciendo las primeras escuelas de Medicina como respuesta a las necesidades de la población y en particular de los virreinatos, teniendo como uno de los objetivos el regular la actividad profesional. En los distintos países de la región, muchas de esas escuelas, vigentes hasta hoy, nacieron en universidades estatales o ligadas al gobierno y a la iglesia. Recién a mediados del siglo XX aparecen las primeras escuelas de Medicina ligadas a instituciones de educación superior privadas.
La práctica de la Medicina en América Latina ha tenido que convivir y complementarse con las creencias, prácticas y valores de los pueblos originarios, lo que agrega un desafío extra a la formación de los futuros médicos.
En la mayoría de los países, la enseñanza tradicional de la Medicina nace inserta en un modelo de sociedad paternalista y elitista, de acceso limitado a la educación superior, fuente única y absoluta del saber. Relacionado con lo anterior, la estructura curricular de la formación médica sigue el modelo tradicional, rígido o semirígido, con asignaturas estanco, dividido en ciclos: Básico, Preclínico, Clínico e Internado o Práctica Profesional.
Las actuales tendencias en la educación superior mundial luego de la “Declaración de Bolonia” (1999), estimulan al cambio y a la innovación, promoviéndose una formación basada en competencias (genéricas y específicas), centrada en el estudiante, con integración entre las ciencias básicas y la clínica y con una mayor incorporación de competencias del área de las humanidades. En la actualidad, este cambio de paradigma hacia un enfoque más integral en salud, ha obligado a construir un perfil de médico que no sólo se ocupe del diagnóstico, tratamiento, rehabilitación y cuidados paliativos de las enfermedades, sino también –y muy especialmente- de prevenir su aparición, promoviendo estilos individuales y colectivos de vida saludable, dentro de un contexto ético del ejercicio profesional.
Una de las tareas realizadas por la comunidad del proyecto Tuning América Latina consistió en la elaboración de un mapa del perfil de las titulaciones de Medicina en América Latina, que pudiese mostrar una panorámica general de lo que sucede en esta área en nuestro continente, a partir de la información proporcionada por los representantes de los 14 países integrantes.
Las variables que se consideraron para la confección de este mapa, fueron las siguientes:
Denominaciones de la titulación de Medicina
Existe cierta diversidad en la denominación oficial que los países dan a la titulación de Medicina: Médico (Argentina, Bolivia, Brasil); Médico-Cirujano (Chile, Colombia, Guatemala, Perú y Venezuela); Médico General (Ecuador); Médico General Integral Comunitario (Venezuela); Doctor en Medicina (El Salvador, República Dominicana y Uruguay); Doctor en Medicina y Cirugía (Honduras y Panamá).
Prácticas para las que habilita la titulación de Medicina
En todos los países la titulación de Medicina habilita para el ejercicio de la Medicina General y para el acceso a los postgrados.
Duración de la carrera
La carrera de Medicina dura, en la mayoría de los países, 6-7 años; 5, en algunas Facultades de Panamá y 8, en El Salvador, Honduras y Uruguay. En ciertos países se requiere el Servicio Social Obligatorio (generalmente de 1 año de duración) para la titulación y en otros, para el ejercicio profesional como médico general o para el acceso al postgrado.
Cupos y tipos de admisión
Ciertas Facultades establecen un número predeterminado de cupos de ingreso de acuerdo con su capacidad instalada; mientras que otras admiten a todos los aspirantes. Por ello, los cupos anuales, son altamente variables: entre 30 y 4.000 estudiantes.
Los requisitos solicitados son diversos: Licencia Secundaria, Grado de Bachillerato, Ciclo Básico Común (Argentina, El Salvador), Curso Premédico de Nivelación (Venezuela), Examen del Estado para la Educación Superior (Colombia), Examen de Admisión para la Educación Superior (Ecuador), Examen Nacional (PSU), administrado por la Universidad de Chile.
Aquellos países que fijan un número limitado de cupos de ingreso, utilizan diversos procedimientos de selección: alto rendimiento académico en los estudios previos; pruebas generales o especificas establecidas por la Universidad o Facultad que pueden incluir exámenes de diverso tipo: entrevistas, pruebas psicológicas y sensomotoras y que pueden ir precedidas de un curso propedéutico de capacitación (Panamá). En Venezuela la Oficina de Planificación del Sector Universitario asigna un 30% de los cupos. En algunas Facultades se aplican procedimientos especiales de admisión, derivados de convenios con los gremios universitarios (Venezuela) o de la especial consideración que se otorga a determinados grupos tales como los indígenas (Venezuela, Colombia) o los atletas y artistas destacados (Chile, Venezuela).
Egreso
Dos países poseen un examen de egreso de la carrera de índole nacional: Chile (EUNACOM) y Colombia. Panamá y Perú si bien ya lo han establecido, todavía no lo han implementado oficialmente.
Metaperfíl (elaboración, proceso y contrastación)
La construcción del metaperfil del médico(a) egresado(a) de las universidades latinoamericanas se construyó en base a discusiones y trabajo en equipo de los profesionales que participaron en el proyecto. En una primera fase, se construyó una lista de competencias específicas para la carrera de Medicina, las que fueron luego validadas por académicos, estudiantes, egresados y empleadores, mediante encuestas que preguntaban sobre el nivel de importancia asignado a cada competencia.
Sobre la base de lo elaborado en esta primera etapa de trabajo en el área de Medicina, se logró consenso en la declaración de 63 competencias comunes para la carrera de Medicina en el contexto latinoamericano y se elaboró una matriz con las características de todas las carreras de Medicina en Latinoamérica.
En una segunda etapa, se logró acotar las competencias específicas declaradas de 63 a 8 y construir un metaperfil del médico egresado de las carreras de Medicina de las universidades latinoamericanas.
El primer metaperfil acordado fue el siguiente:
“El médico general egresado de las universidades de Latinoamérica es un profesional integral con formación científica, ética y humanística. Entiende el proceso salud-enfermedad desde los determinantes de salud y ejecuta acciones de promoción, prevención, atención, rehabilitación y cuidado paliativo a individuos y comunidades en los niveles y en los ámbitos que requiera el país; en concordancia con el perfil epidemiológico y la evidencia científica disponible. Participa efectivamente en el sistema de salud y la sociedad en la búsqueda de la calidad de la atención.”
Las 8 competencias específicas consensuadas fueron:
1. Lleva a cabo la práctica clínica.
2. Provee atención médica de urgencia.
3. Se comunica en su ejercicio profesional.
4. Usa la evidencia en la práctica clínica.
5. Usa la información y sus tecnologías efectivamente en un contexto médico.
6. Aplica los principios éticos y legales en la práctica de la medicina.
7. Trabaja efectivamente en los sistemas de salud.
8. Entiende el proceso salud-enfermedad desde los determinantes de salud.
Se realizó una primera aproximación de contrastar el meta perfil acordado con los perfiles de cada país participante y para destacar los factores diferenciales, se le solicitó a los representantes de cada país participante, la ampliación de la información relacionada con el perfil de las Carrera de Medicina de sus respectivos países y su contraste con el meta-perfil acordado por el grupo temático de Medicina –Tuning.
Aunque se pudo apreciar una diversidad de formatos en los perfiles de egreso, existió; sin embargo, concordancia con el metaperfil acordado a nivel de Latinoamérica, destacándose aspectos como la formación de un médico general con énfasis en atención primaria.
Se identificaron algunos aspectos diferenciales, fundamentalmente en el énfasis que cada institución les da. Estos fueron:
• Segunda lengua (lenguas nativas, inglés, otro idioma)
• Educación interpersonal de salud
• Movilidad internacional
• Aspectos jurídicos del ejercicio profesional (médico-legales)
• Multiculturalidad
• Medicina complementaria
• Humanización del acto médico
• Liderazgo y agente de cambios sociales
• Inclusión de la familia
• Trabajo en equipo
• Nuevos enfoques de la medicina (aspectos moleculares de la medicina)
• Capacidades administrativas y de gestión
• Investigación
• Preservación del medio ambiente
• Adaptación a distintas formas de trabajo
• Espíritu emprendedor
• Aprender a aprender (preparación para la educación a lo largo de la vida)
• Sistemas de información en el ámbito de la salud
• Atención de emergencias
• Desastres naturales
Se consignaron los elementos diferenciales comunes a la mayoría de programas, que no se encontraban en el perfil inicial.
Se consensuó cuales de estos elementos diferenciales debían formar parte del metaperfil, definiéndose como prioritarios los siguientes:
• Competencias básicas en una segunda lengua (inglés)
• Contexto o ámbitos nacional e internacional
• Aspectos jurídicos del ejercicio profesional
• Multiculturalidad
• Individuo familia y comunidad
• Trabajo en equipo
• Capacidades administrativas y de gestión
• Aprender a aprender (preparación para la educación a lo largo de la vida)
Se redefinió entonces el metaperfil quedando formulado como sigue:
“El médico general egresado de las universidades de Latinoamérica es un profesional integral con formación científica, ética, humanística y con responsabilidad social. Posee habilidades básicas en una segunda lengua y gestiona su formación continua.
Entiende el proceso salud –enfermedad desde los determinantes de salud- y ejecuta acciones de promoción, prevención, atención, rehabilitación y cuidado paliativo al individuo, la familia y la comunidad, desde su diversidad cultural, en los niveles y ámbitos de atención nacionales e internacionales, en concordancia con el perfil epidemiológico y la evidencia científica disponible. Trabaja en equipo, participa efectivamente en el sistema de salud, acorde con el marco legal vigente, a través de la comunicación con el paciente, su familia, el equipo de salud y la sociedad en la búsqueda de la calidad de la atención”.
Las competencias específicas acordadas previamente se mantuvieron. Existió concordancia en la formación de un medico general con énfasis en atención primaria.
ESTRATEGIAS DE ENSEÑANZA, APRENDIZAJE Y EVALUACIÓN DE COMPETENCIAS GENÉRICAS Y ESPECÍFICAS
En educación, se entiende como competencia a un conjunto evaluable de conocimientos, actitudes, valores y habilidades interrelacionadas que permiten actuar sobre algún aspecto de la realidad personal, social, natural o simbólica y suponen la reflexión sobre el propio proceso de aprendizaje. En el mundo del trabajo, la competencia se define como la capacidad para lograr un objetivo, dentro de un trabajo dado.
La competencia es la construcción social de aprendizajes significativos para el desempeño productivo en situaciones concretas de desempeño profesional conforme a estándares definidos.
Las competencias genéricas describen los comportamientos transversales asociados a desempeños comunes, independiente de las diversas ocupaciones y ramas de actividad profesional o disciplinas (analizar, interpretar, organizar, investigar, comunicar, enseñar, planear, etc.).
Las competencias específicas describen conocimientos, capacidades y comportamientos de índole técnico-disciplinar, vinculados a un cierto lenguaje o función productiva. Se trata de competencias profesionales que garantizan cumplir con éxito las responsabilidades propias del ejercicio profesional.
(*) Los países y universidades participantes por Medicina en el proyecto de Tuning América Latina son: Argentina (Ana Cusumano, Instituto Universitario CEMIC), Bolivia (Jorge Luis Flores, Universidad Católica Boliviana “San Pablo” ), Brasil (Nildo Batista, ), Chile (Patricio Altamirano, Universidad Austral de Chile, Christel Hanne, Universidad de Chile), Colombia (Mary Bermúdez, Pontificia Universidad Javeriana, Ana Isabel Gómez, Universidad Colegio Mayor de Nuestra Señora del Rosario, Rodolfo Cabrales, Universidad Tecnológica de Pereira), Ecuador (Victor Hugo Jiménez, Universidad Nacional de Loja),El Salvador (Julio Cesar Ruiz, Universidad Dr. José Matías Delgado), Guatemala (Ana Margarita Rodas, Universidad de San Carlos de Guatemala ), Honduras (Iris Milagro Tejeda Suazo, Universidad Nacional Autónoma de Honduras), México (Eduardo Gómez, Universidad de Guadalajara), Panamá (Carlos Staff, Universidad Latina de Panamá), Perú (Manuel Gutiérrez, Universidad Peruana Cayetano de Heredia) y Venezuela (Carmen Molina, Universidad de los Andes.).
El conjunto de competencias genéricas y específicas integradas dentro de un Plan Curricular, construyen y dan como resultado al Perfil de Egreso, que corresponde a las competencias mínimas que debe tener una persona al terminar sus estudios para incorporarse al ejercicio profesional (CINDA, 2004).
El grupo del área de Medicina del proyecto TUNING (2011-2014*), acordó trabajar especialmente una competencia genérica identificada a la vez como específica: la “capacidad de comunicación o de comunicarse” (Tabla 1). El acuerdo se fundamenta en la importancia implícita y explícita que posee esta competencia dentro y fuera del acto médico.
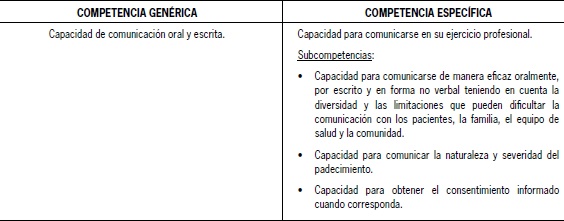
Tabla 1. Competencia genérica y específica
La capacidad para comunicarse dentro del área de la salud y específicamente en Medicina, involucra el “conectarse” con el paciente y su familia, además de identificar, comprender y acordar los problemas de salud con el paciente/familia, ayudando así a entender, tomar decisiones y actuar en consecuencia.
La capacidad de comunicarse en Medicina cobra el sentido de una habilidad absolutamente necesaria en el accionar del médico, entendiendo como habilidad a una secuencia de acciones intencionadas que se pueden repetir voluntariamente, requiriendo para ello oportunidades de entrenamiento, adquisición y reforzamiento de esta competencia.
El saber escuchar y preguntar, informar y negociar, recibir y entregar, junto con una actitud empática y un adecuado lenguaje verbal y corporal (mirar a los ojos, sonreír, saludar, no interrumpir, no juzgar, etc.) son acciones o conductas que facilitan el logro de esta competencia.
Por otro lado, y en relación a la comunicación de procedimientos médico-administrativos, la aparición universal del consentimiento informado obligatorio dentro del contexto de los deberes y derechos de los pacientes, ha obligado a incluir dentro de la formación de los médicos actividades relacionadas con esta competencia específica.
La profesionalización incluye la formación, pero agrega la organización de situaciones de trabajo para que sea posible desarrollar competencias, en que la persona moviliza una serie de recursos personales (conocimientos, habilidades, experiencias, cualidades personales, valores, etc.) y otros recursos de su entorno (redes profesionales, bancos de datos, expertos, etc.), con el fin de resolver situaciones profesionales. La reflexión sobre la acción es un componente esencial del proceso de aprendizaje permanente, que constituye el eje de la formación profesional.
El rol del docente formador de médicos en un modelo educativo basado en competencias, es el de facilitador de aprendizajes, que tiene en cuenta las expectativas y necesidades de los estudiantes y las situaciones vinculadas con la realidad, y por otro lado, ser el modelo visible del quehacer médico para el estudiante aprendiz.
Las diferentes situaciones de aprendizaje o de formación, requieren a su vez instrumentos de evaluación adecuados y específicos para medir confiablemente el logro de las competencias deseadas.
Los más utilizados en el área de Medicina son los señalados en la Figura 1.
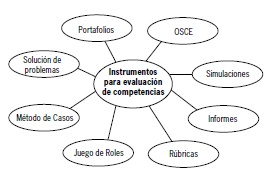
Figura 1.
En el caso puntual de la competencia de comunicación, las herramientas de evaluación más utilizadas según diversos autores son: las simulaciones, OSCE, juego de roles o role-playing y rúbricas.
Con el fin de evaluar la presencia, incorporación, desarrollo y evaluación de logro de las competencias de comunicación en los currículos de las carreras de Medicina de las universidades integrantes del proyecto, se definieron 2 modelos de análisis del Plan de Estudios de las carreras de Medicina a elegir.
Modelo de análisis por Asignaturas/Cursos/Módulos
1. Cada universidad participante revisó su Plan de Estudios
2. Se identificó en qué asignaturas/cursos/módulos del plan de estudios se desarrolla la competencia genérica y específica seleccionada: “Capacidad para comunicarse”.
3. Se identificó el nivel de desarrollo de la competencia en la asignatura/modulo/curso, calificándolo de acuerdo a lo declarado como exigencia a lograr en Bajo, Medio o Alto
4. Una vez identificadas las asignaturas/módulos/cursos y el nivel, se precisaron en cada una de ellas, los resultados de aprendizaje previstos.
Ejemplo:
Competencia: Capacidad para comunicar la naturaleza y severidad del padecimiento
Asignatura: Clínica Médica II
Resultados de Aprendizaje:
a) Comunica al paciente la naturaleza de su enfermedad.
b) Explica claramente el tratamiento a seguir al paciente y su familia.
Nivel de desarrollo de la competencia: Medio
Luego de identificados los resultados de aprendizaje en cada asignatura, se precisaron las estrategias y actividades utilizadas para enseñar y aprender esos resultados, además de las herramientas de evaluación utilizadas para ello.
Este análisis se realizó en cada asignatura/curso/módulo que se identificó como “aportante” al desarrollo y logro de la competencia acordada.
Una vez realizado el análisis con la competencia seleccionada, se elaboró un Informe de Estrategias de Enseñanza, Aprendizaje y Evaluación que recogió los aspectos más importantes identificados.
Modelo de análisis holístico
1. Cada universidad participante revisó su Plan de Estudios.
2. No se trabajó con las asignaturas/módulos/cursos, sino que se analizó de qué forma la competencia acordada se desarrolla en el Plan de Estudios.
3. Se describió el alcance de la competencia comunicacional y se precisó el nivel de desarrollo.
4. Se detallaron e identificaron los resultados de aprendizaje, precisando las estrategias y actividades utilizadas para enseñar y aprender las competencias que llevan a esos resultados, además de las herramientas adecuadas para su evaluación.
5. Una vez realizado el análisis con la competencia genérica y la competencia específica seleccionada, se debió elaborar un Informe de Estrategias de Enseñanza, Aprendizaje y Evaluación que recogiera los aspectos más importantes identificados en cada una de ellas.
6. Una vez realizado el análisis con la competencia seleccionada, se elaboró un Informe de Estrategias de Enseñanza, Aprendizaje y Evaluación que recogió los aspectos más importantes identificados.
Los informes obtenidos, por institución y por país, fueron compartidos en reuniones de trabajo. Algunos de ellos pueden verse resumidos en la Tabla 2.
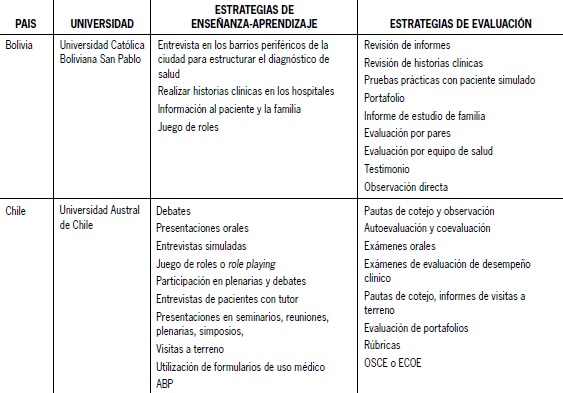
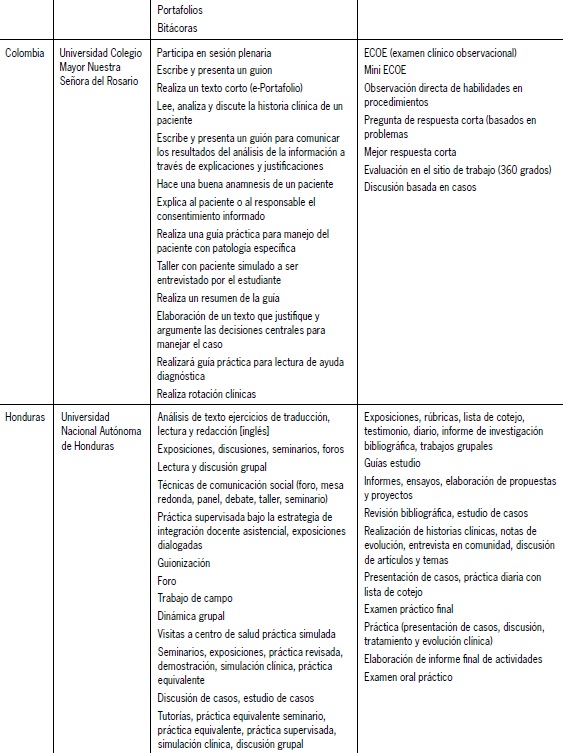
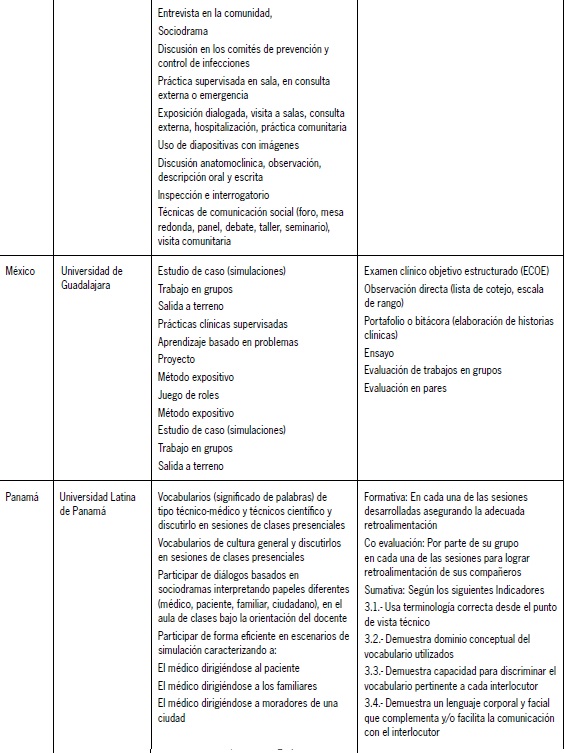

Tabla 2. Estrategias de enseñanza7aprendizaje y de evaluación.
VOLUMEN DE TRABAJO DE LOS ESTUDIANTES DESDE LA PERSPECTIVA DE MEDICINA
Favorecer la movilidad de estudiantes y profesionales es uno de los objetivos fundamentales del proyecto. El concepto de crédito académico es central a cualquier sistema que quiera promover la movilidad y la transparencia. Está relacionado a la carga de trabajo del estudiante.
El proyecto Tuning también ha reconocido que el concepto de crédito es clave como herramienta de calidad para que los programas de estudio aseguren condiciones óptimas de aprendizaje.
Para poder estimar el volumen o carga de trabajo de los estudiantes es importante considerar algunas características de la carrera, como son:
• Una duración promedio de 7 años (rango entre 6 y 8), dado fundamentalmente por características y duración del internado.
• Perfil de egreso bastantes similares.
• Existe una percepción de una carga no presencial en términos de estudios aparentemente bastante alta; este es un aspecto que debe ser objetivado con medición de carga académica.
• Tienen un % de actividades prácticas alto, especialmente en el contexto clínico.
• Finalizan con internados de uno a dos años que corresponden a prácticas clínicas supervisadas en el que el estudiante asume el rol como futuro profesional, por lo tanto, un horario de por lo menos 44 horas semanales más los turnos que varían en frecuencia dependiendo del país
y de universidad. En el caso de algunos países europeos o algunos latinoamericanos esta práctica se realiza después de egresar, pero es requisito para ejercer o postular a postgrados.
• En este contexto se realizó una medición de carga académica, consultando mayoritariamente a estudiantes del tercer año de la carrera.
RESULTADOS
1. En relación a las horas totales (considerando actividades presenciales y no presenciales) que estudiantes y profesores, consideraron como necesaria para aprobar una asignatura determinada en un semestre, la estimación fue la siguiente: profesores 606 horas y estudiantes 807 horas, siendo la media considerando todas las áreas y países consultados, 623.
2. Al consultarle por las horas promedio por semana, la respuesta de los profesores fue 59 y de los estudiantes 58, reduciéndose claramente la diferencia de percepción entre estos 2 grupos.
Al revisar los resultados teniendo en cuenta el tiempo necesario para alimentación, transporte, cuidado personal, descanso y sueño, se consideró que la carga de trabajo no debería exceder las 55 horas semanales en promedio.
En relación a la implementación de un sistema de créditos transferibles, las principales dificultades se derivan de la resistencia al cambio de los docentes, especialmente en el área de la salud. La idea de ligar el valor crédito al trabajo del estudiante y no al trabajo del docente (horas presenciales) les resulta ajeno y difícil de aceptar a los directivos y administradores de muchas instituciones. El celo de muchos docentes por maximizar las actividades de aprendizaje en sus asignaturas también es un factor que dificulta el proceso, pero hace aún más necesario desarrollar estrategias para que los programas registren y analicen la carga de trabajo (tiempo) de los estudiantes.
Los principales desafíos están relacionados con:
• El enseñar lo necesario para formar el perfil de egreso declarado.
• Flexibilizar la relación presencial / no presencial.
• Proteger el tiempo para una formación general.
En lo concreto, una gran dificultad es cómo asignar créditos a las actividades de internado, ya que tienen un tiempo presencial de aproximadamente 50 horas semanales durante 46 semanas al año.
CONCLUSIONES GENERALES
Gracias al trabajo conjunto de médicos (as) académicos de diversas universidades de distintos países de Latinoamérica, se logró consensuar un perfil de egreso común, incluyendo las competencias genéricas y específicas, visualizando estrategias de enseñanza-aprendizaje y de evaluación concordantes con un currículum por competencias.
Se logró discutir y concluir algunas reflexiones sobre escenarios futuros de la Medicina, pero fundamentalmente, se logró construir una comunidad de cooperación entre universidades y países, lo que se presenta como una necesidad en este globalizado mundo de hoy.
Correspondencia:
 Dra. Christel Hanne Altermatt
Dra. Christel Hanne Altermatt
 Depto. Educ. Cs. Salud, Facultad de Medicina, U. de Chile
Depto. Educ. Cs. Salud, Facultad de Medicina, U. de Chile
 [email protected]
[email protected]
 2 2978 6002
2 2978 6002